Trois éléments d'information sont essentiels à la prise d'une décision concernant la mise en place d'un implant : le type d'agents chimiothérapeutiques utilisés, l'intervalle entre la mise en place de l'implant et le dernier traitement de chimiothérapie et l'intervalle prévu avant la prochaine chimiothérapie (s'il y a lieu).
Agents chimiothérapeutiques utilisés
Des centaines d'agents chimiothérapeutiques sont actuellement en usage, que ce soit dans le cadre de protocoles établis ou d'essais cliniques, et la plupart de ces médicaments sont utilisés en association avec d'autres agents anticancéreux. Certains comme la dexaméthasone sont relativement inoffensifs; d'autres en revanche sont très toxiques pour la moelle osseuse et les cellules qui se divisent rapidement – c'est le cas notamment de la doxorubicine. En raison de leurs effets sur la moelle osseuse, bon nombre d'agents chimiothérapeutiques provoquent une diminution de l'hémoglobine, des plaquettes et des leucocytes. Ce processus s'amorce habituellement dans les 7 jours suivant l'administration du médicament, et le rétablissement de la moelle osseuse peut prendre jusqu'à 28 jours ou plus, à partir de la date d'administration du médicament. Ces médicaments peuvent également causer des effets indésirables plus immédiats, notamment des nausées, des malaises et – élément important pour tout patient désirant un implant dentaire – une mucosite, c.-à-d. une réaction inflammatoire douloureuse des muqueuses, y compris de la muqueuse buccale. Il est donc impératif de savoir quels médicaments ont été administrés au patient.
À l'heure actuelle, les bisphosphonates comme le pamidronate et le zolendronate administrés par voie intraveineuse ne sont habituellement pas utilisés pour le traitement des lymphomes autres que le myélome multiple. Il convient de noter qu'un implant dentaire serait contre-indiqué pour tout patient recevant des bisphosphonates par voie intraveineuse, car ces médicaments altèrent radicalement le métabolisme osseux. La publication de nombreux rapports de cas d'ostéonécrose de la mâchoire induite par des bisphosphonates a toutefois entraîné la modification des schémas posologiques, notamment une réduction de la durée des traitements par des bisphosphonates intraveineux dans de nombreux sièges pathologiques. Cette réduction des schémas posologiques pourrait permettre à l'avenir la mise en place d'implants dentaires.
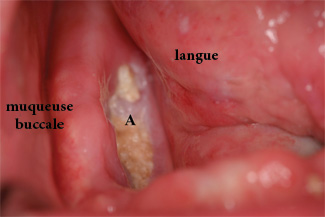 Ill. 1 : Zone d'ostéonécrose (A) dans la mandibule postérieure droite d'une patiente recevant des bisphosphonates par voie intraveineuse pour le traitement d'un cancer du sein métastatique.
Ill. 1 : Zone d'ostéonécrose (A) dans la mandibule postérieure droite d'une patiente recevant des bisphosphonates par voie intraveineuse pour le traitement d'un cancer du sein métastatique.
Demandez à votre patient s'il a déjà reçu des bisphosphonates par voie intraveineuse. Si le patient ne prend pas de bisphosphonates actuellement (et qu'il n'en a jamais reçus), la mise en place d'un implant pourrait être envisagée. Il ne faut cependant pas oublier que même sans la prise de bisphosphonates, la chimiothérapie associée à la radiothérapie peut causer une nécrose des maxillaires (ill. 1).
Intervalle entre la pose d'un implant et la plus récente chimiothérapie
Pour plus de sécurité, le dernier traitement de chimiothérapie devrait remonter à au moins un mois et, préférablement, à 60 jours. De plus, toute lésion buccale devrait avoir été traitée et les numérations globulaires devraient se situer dans les fourchettes normales. Les résultats des récentes numérations globulaires devraient être examinés pour tout patient ayant reçu quelque forme de chimiothérapie, en s'intéressant plus particulièrement à l'hémoglobine, à la leucocytémie (surtout le taux absolu de neutrophiles) et au nombre de plaquettes. En général, le laboratoire fournit les intervalles de référence normaux avec les résultats du patient.
En plus d'obtenir les numérations globulaires récentes, demandez à votre patient s'il porte des cathéters veineux centraux (tubes introduits à travers la peau dans la circulation sanguine). L'antibiothérapie n'est pas nécessaire pour les patients porteurs d'une sonde nasogastrique, d'une canule à trachéotomie, d'un réservoir d'Ommaya ou d'une sonde gastrique, mais une antibiothérapie à dose unique doit être administrée aux patients porteurs d'un cathéter veineux central qui doivent subir une procédure chirurgicale ou un traitement d'hygiène buccodentaire. Le cathéter veineux central est habituellement retiré à la fin de la chimiothérapie, mais le patient doit savoir si d'autres tubes sont encore en place.
Intervalle prévu avant la prochaine chimiothérapie
Il peut être difficile de déterminer les intervalles entre les traitements de chimiothérapie. Il serait toutefois prudent que la mise en place d'un implant chez un patient atteint de cancer se fasse au moins 60 jours après la fin de la dernière chimiothérapie et qu'il y ait au moins 60 jours après la pose de l'implant. L'intervalle après le traitement le plus récent varie en fonction de l'agressivité de la maladie et du traitement, alors que le temps nécessaire à l'ostéointégration dépend du type d'implant et de son emplacement, ainsi que du plan de traitement prothétique.
L'idéal serait que le délai de guérison post-implantaire soit le plus long possible. De nombreux agents utilisés pour prévenir la récidive des lymphomes ou d'autres formes de cancer peuvent également empêcher la guérison et nuire à l'ostéointégration. Aucun essai contrôlé randomisé en double aveugle n'a été réalisé sur la mise en place d'implants en présence de chimiothérapie pour le traitement de lymphomes primitifs ou récidivants.
Planification de la mise en place d'un implant chez un patient atteint de cancer
Votre patient peut vous aider à planifier la mise en place en toute sécurité d'un implant dentaire.
- Demandez au patient d'obtenir, auprès de son établissement de cancérologie, une copie de ses plus récentes numérations globulaires et des données sur l'évolution de ces numérations (liste séquentielle des résultats d'analyses sanguines sur une certaine période de temps). En établissant un lien entre l'évolution des numérations globulaires et les dates connues des traitements, vous serez en mesure d'évaluer les effets des chimiothérapies précédentes. Si les numérations globulaires du patient sont demeurées relativement normales durant la chimiothérapie, vous n'avez pas à communiquer avec l'oncologue pour discuter de la mise en place d'un implant. Les plus récentes numérations globulaires devraient être obtenues et examinées avant chaque visite dentaire afin de confirmer que le patient est toujours apte au traitement. Il serait également indiqué de demander alors au patient s'il a reçu une chimiothérapie active ou des médicaments expérimentaux.
- Assurez-vous que vous et votre patient êtes à l'aise avec la mise en place d'un implant. Si l'un de vous a quelque inquiétude, envisagez de diriger le patient vers un spécialiste en chirurgie buccale et maxillofaciale. De plus, vous, votre patient et l'oncologue ne devez avoir aucun doute quant à la possibilité d'offrir un traitement adéquat au patient en cabinet privé.
- Si vous devez appeler l'oncologue médical, préparez au préalable une liste sommaire de questions en y joignant le nom complet du patient, sa date de naissance, le numéro de son dossier d'hôpital et le consentement écrit signé; vous pourriez devoir envoyer ces documents par télécopieur au bureau de l'oncologue. Une bonne préparation vous aidera à obtenir les réponses dont vous avez besoin et évitera d'incommoder l'oncologue. Demandez des renseignements précis sur le plan de traitement médical futur : le patient est-il en rémission? Combien de temps cette période de rémission devrait-elle durer? Est-il prévu de pratiquer une greffe de cellules souches du sang périphérique? Les réponses à ces questions pourraient modifier l'intervalle thérapeutique.
- Grâce aux traitements aujourd'hui disponibles, le nombre de patients qui vivent avec un cancer de tout type et qui y survivent est plus élevé que jamais. Ces patients devraient faire l'objet d'examens cliniques et radiographiques plus fréquents pour préserver leur santé buccodentaire. Le concept clé de la prise en charge des patients en oncologie est de prévenir les problèmes dentaires plutôt que d'essayer de les traiter lorsque le patient est inapte – sur le plan hématologique ou sur quelque autre plan médical – à subir un traitement.
Conclusion
Il n'y a aucune raison pour laquelle la chimiothérapie devrait priver un patient par ailleurs apte des avantages des implants dentaires. De fait, chez un des patients de l'auteur, 4 implants ont été mis en place avec succès pour favoriser l'ancrage d'une prothèse inférieure complète (ill. 2). Sans ces implants, le patient aurait été incapable de manger. Le patient a par la suite subi une chimiothérapie et une radiothérapie pour un carcinome de l'oropharynx; ces traitements ont causé la formation d'une zone de nécrose spontanée dans la partie postérieure droite du maxillaire inférieur, mais ceci n'a pas eu d'effets défavorables sur les implants. Bien des gens atteints de cancer ont une vie longue et heureuse. Si une prothèse implanto-portée peut améliorer les fonctions et le bien-être de ces patients, pourquoi devraient-ils en être privés?
 Ill. 2 : Zone de nécrose osseuse (zone B rehaussée) qui s'est formée chez un patient ayant reçu des implants dentaires avant un traitement pour le cancer. Malgré cette zone nécrotique, le patient a pu continuer de bien s'alimenter grâce à sa prothèse inférieure implanto-portée.
Ill. 2 : Zone de nécrose osseuse (zone B rehaussée) qui s'est formée chez un patient ayant reçu des implants dentaires avant un traitement pour le cancer. Malgré cette zone nécrotique, le patient a pu continuer de bien s'alimenter grâce à sa prothèse inférieure implanto-portée.

