Présentation du cas
Une femme de 26 ans a été dirigée vers notre service à cause d'une douleur occasionnelle dans la joue gauche et d'une tuméfaction pré-auriculaire et latérocervicale persistante du même côté du visage, qui duraient depuis 6 mois (ill. 1). À la première visite, la patiente était afébrile et ses signes vitaux étaient stables : fréquence cardiaque : 70 battements par minute; fréquence respiratoire : 16 par minute; tension artérielle : 110/70 mm Hg. Les analyses de laboratoire ont révélé une légère élévation du nombre de globules blancs.
La patiente avait consulté divers médecins avant d'envisager une possible pathologie dentaire et, malgré des cycles répétés d'antibiothérapie, aucune régression des symptômes n'avait été observée. Une échographie ultérieure a révélé la présence d'un petit sialolithe dans la parotide gauche, qui laissait supposer un diagnostic de sialolithiase. La patiente a subi 3 cycles de lithotritie extracorporelle par ondes de choc en 1 mois dans la région de la parotide gauche, mais il n'y a eu aucune amélioration de ses symptômes. Bien au contraire. Après quelques semaines, la tuméfaction latérocervicale a été accompagnée d'une inflammation suppurée des ganglions lymphatiques situés dans la même région. C'est à ce moment que la patiente a été dirigée vers notre service.
Un panorex a révélé une dysodontiase de la troisième molaire inférieure gauche (dent 38) associée à un kyste folliculaire (ill. 2). Une radioclarté d'environ 10 mm en aval de la dent 38 a confirmé une hypertrophie du follicule dentaire. L'imagerie par résonance magnétique (IRM) a révélé la présence d'un abcès pré-auriculaire sous-cutané dans l'espace massétérin gauche, ainsi que d'une adénopathie mise en évidence par la tuméfaction des ganglions lymphatiques latérocervicaux gauches (ill. 3).
Il a été décidé d'extraire la troisième molaire inférieure gauche et la lésion kystique. À l'examen histologique, le spécimen excisé présentait un dense infiltrat de cellules inflammatoires chroniques composées principalement de lymphocytes et de plasmocytes (ill. 4). Trente minutes avant l'intervention chirurgicale, 2 g de méropénem ont été administrés par voie intraveineuse à la patiente; au moment du départ, on a remis à la patiente une prescription d'amoxicilline-acide clavulanique (875 mg/125 mg), à prendre par voie orale toutes les 12 h pendant 7 jours. Après la chirurgie, les symptômes de la patiente ont disparu complètement. À la dernière visite effectuée 6 mois après l'intervention, la peau ne présentait aucune cicatrice.
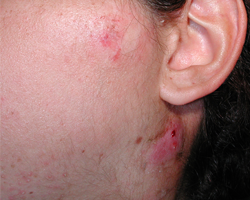 Ill. 1 : Vue de l'abcès pré-auriculaire persistant. Un processus inflammatoire suppuré des ganglions lymphatiques latérocervicaux est apparu après des cycles de lithotritie extracorporelle par ondes de choc pratiqués dans le but de traiter une sialolithiase probable.
Ill. 1 : Vue de l'abcès pré-auriculaire persistant. Un processus inflammatoire suppuré des ganglions lymphatiques latérocervicaux est apparu après des cycles de lithotritie extracorporelle par ondes de choc pratiqués dans le but de traiter une sialolithiase probable.
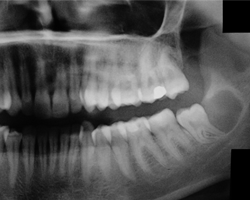 Ill. 2 : Panorex montrant la dysodontiase de la dent 38 et la présence d'un kyste folliculaire.
Ill. 2 : Panorex montrant la dysodontiase de la dent 38 et la présence d'un kyste folliculaire.
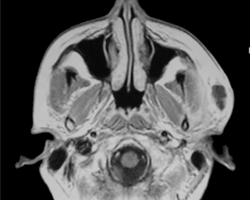 Ill. 3 : L'imagerie par résonance magnétique a révélé la formation d'un abcès sous-cutané au-dessus de l'espace massétérin gauche.
Ill. 3 : L'imagerie par résonance magnétique a révélé la formation d'un abcès sous-cutané au-dessus de l'espace massétérin gauche.
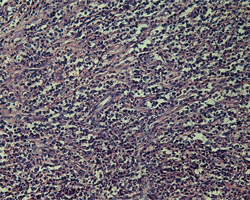 Ill. 4 : À l'examen histologique, la lésion kystique avait l'aspect d'un dense infiltrat de cellules inflammatoires chroniques constituées principalement de lymphocytes et de plasmocytes (coloration à l'hématoxyline-éosine).
Ill. 4 : À l'examen histologique, la lésion kystique avait l'aspect d'un dense infiltrat de cellules inflammatoires chroniques constituées principalement de lymphocytes et de plasmocytes (coloration à l'hématoxyline-éosine).
Quel est votre diagnostic?
Diagnostic différentiel
Les affections cliniques associées à l'hypertrophie unilatérale de la région pré-auriculaire incluent la sialolithiase, la tuberculose et l'actinomycose de la parotide, la lymphadénite, le kyste pré-auriculaire, le kyste sébacé et le néoplasme.
Sialolithiase
La lithiase des glandes salivaires (sialolithiase) est, après les oreillons, l'affection la plus répandue des glandes salivaires principales; elle représente environ 30 % de tous les troubles salivaires et son incidence est élevée chez les hommes de 30 à 60 ans1. Elle touche le plus souvent les glandes sous-mandibulaires (83 % à 94 %) et, moins souvent, la parotide (4 % à 10 %) et les glandes sublinguales (1 % à 7 %)2.
Plusieurs hypothèses ont été proposées pour expliquer l'étiologie de ces calculs, notamment des facteurs morpho-anatomiques (sténose du canal salivaire, diverticules du canal salivaire, etc.), des facteurs liés à la composition de la salive (sursaturation élevée, déficit en inhibiteurs de cristallisation, etc.) ainsi que des facteurs inflammatoires, chimiques ou neurogènes1. Les calculs consistent en un mélange de divers phosphates de calcium qui, une fois cristallisés, favorisent le dépôt d'une matrice organique.
La chirurgie est une technique très efficace pour éliminer les calculs, mais elle peut, dans certains cas, entraîner d'importantes complications postopératoires. Les traitements conservateurs novateurs incluent la lithotritie extracorporelle, la lithotritie intracanalaire et la sialendoscopie interventionnelle3.
Tuberculose de la parotide
La tuberculose est une maladie granulomateuse nécrosante qui présente un tableau clinique varié et qui a une large distribution. Bien que la maladie touche habituellement les poumons, les formes extrapulmonaires ne sont pas rares et elles représentent environ 20 % de l'ensemble des cas de tuberculose évolutive4. Les glandes salivaires semblent rarement infectées, et l'atteinte de la parotide et des ganglions lymphatiques peut se manifester au départ par un foyer d'infection mycobactérienne dans la cavité buccale ou un foyer pulmonaire primitif à distance5.
Cet état se présente le plus souvent sous forme d'une sialoadénite aigüe qui s'accompagne d'une hypertrophie glandulaire diffuse, mais elle peut aussi avoir l'aspect d'une fistule ou d'un abcès péri-auriculaire6.
Actinomycose de la parotide
L'actinomycose primitive est une lésion granulomateuse qui se caractérise par une suppuration chronique habituellement causée par Actinomyces israelii, une bactérie commensale, anaérobie et Gram positif présente dans la cavité buccale. L'actinomycose se manifeste habituellement chez les personnes en bonne santé, lorsque les conditions du milieu en favorisent la croissance. Cette affection touche habituellement les tissus mous du visage, les glandes salivaires, ainsi que les os et la peau du visage et du cou. L'actinomycose primitive de la parotide est très rare et peut imiter un néoplasme7.
Sur le plan clinique, l'actinomycose cervico-faciale se caractérise par la présence d'une masse suppurée avec un écoulement typique de pus contenant habituellement de minuscules granules jaunes actinomycosiques qui permettent d'établir le diagnostic. Les premiers symptômes incluent la douleur, la fièvre, l'érythème et l'œdème; la suppuration peut être absente8.
Autres états causant une hypertrophie unilatérale de la région de la parotide
L'hypertrophie unilatérale dans la région de la parotide peut aussi être associée à une masse palpable ou à un œdème diffus. Une masse superficielle dans la glande salivaire peut laisser supposer une lymphadénite, un kyste pré-auriculaire, un kyste sébacé ou une tumeur extraparotidienne. Une masse à l'intérieur de la glande salivaire peut être une tumeur bénigne ou maligne ou une adénopathie intraparotidienne.
Parmi les symptômes cliniques des tumeurs malignes, mentionnons une croissance rapide, une paralysie du nerf facial, une texture pétreuse et la douleur. L'incidence de ces tumeurs est plus élevée chez les patients âgés9.
Un œdème diffus du visage dans la région de la parotide, sans lien avec les glandes, peut être un signe d'hypertrophie du muscle masséter, de lésions dans l'articulation temporomandibulaire ou d'ostéomyélite touchant la branche montante du maxillaire inférieur.
Justifications du diagnostic
Dans les cas d'hypertrophie unilatérale de la région de la parotide, on base le diagnostic différentiel sur les antécédents de douleur, en portant une attention particulière à la présence d'une masse palpable ou d'un œdème diffus. Une masse superficielle peut être présente dans les cas d'hyperplasie lymphoïde bénigne, de lymphadénite, de kyste pré-auriculaire, de kyste sébacé ou de tumeur extraparotidienne, alors qu'une masse à l'intérieur de la glande salivaire peut laisser croire à un néoplasme ou à une adénopathie intraparotidienne. La sialoadénite peut être envisagée en l'absence de masse, lorsque l'œdème diffus est accompagné d'épisodes de coliques salivaires, lesquelles se caractérisent par des épisodes de douleur aiguë qui disparaissent après 15 à 20 minutes. Des tuméfactions douloureuses peuvent aussi résulter d'une radiothérapie ou être consécutives à une sialoadénite virale (p. ex. les oreillons).
Dans ces cas, un simple panorex peut être utilisé pour faire une évaluation bidimensionnelle de toute pathologie dans l'ensemble de la dentition et dans les structures osseuses adjacentes, les condyles et certaines parties du sinus maxillaire et des complexes nasaux. On a souvent recours à la tomodensitométrie et à l'IRM lorsque l'infection s'est propagée aux muscles masticateurs ou aux fascias, et ces examens peuvent être utiles pour déterminer l'étendue de l'inflammation et de l'épanchement purulent.
Notre patiente présentait un kyste folliculaire inflammatoire peu fréquent, qui risquait de provoquer une infection diffuse. L'échec du processus d'éruption s'accompagne habituellement d'un risque d'altération du follicule dentaire et de formation d'un kyste folliculaire.
Nous avons formulé l'hypothèse que l'infection s'est propagée de façon ascendante, depuis le kyste folliculaire, entre la face interne de la branche montante gauche du maxillaire inférieur et le muscle ptérygoïdien interne. L'infection a continué de se propager le long de cette voie, progressant d'abord au-dessus de l'échancrure sigmoïde pour former ensuite un abcès sous-cutané dans la région pré-auriculaire gauche. La virulence des microorganismes et les forces masticatoires pourraient expliquer le développement de l'abcès contre la force de gravité. De plus, il est probable que le traitement antérieur par lithotritie extracorporelle par ondes de choc ait favorisé la propagation de l'infection et exacerbé la suppuration.
L'extraction de la troisième molaire est une intervention chirurgicale courante, et il est essentiel que les spécialistes en chirurgie buccale et maxillofaciale connaissent toutes les complications qui peuvent y être associées. Les infections odontogènes peuvent se propager par les divers espaces formés par les muscles et les fascias dans la région maxillofaciale et causer de graves complications du genre abcès cérébral, thrombose du sinus caverneux, infections de l'espace temporal, médiastinite et graves infections de l'espace cervical profond10. Heureusement pour notre patiente, l'inflammation ne s'est pas propagée à l'espace péripharyngien, ce qui aurait pu causer une obstruction des voies aériennes et provoquer un état menaçant le pronostic vital.
Cet article décrit un rare cas de cellulite et d'adénopathie cervicale suppurée, qui se sont formées à partir d'un kyste dentifère mandibulaire et qui ont été accompagnées d'un abcès pré-auriculaire sous-cutané inhabituel au-dessus de l'espace massétérin. Le risque de complications graves, notamment de septicémie ou d'atteinte de l'espace pharyngé, ainsi que de propagation rapide de l'infection, témoigne de l'urgence de poser le bon diagnostic et d'amorcer un traitement immédiat.
LES AUTEURS
Références
- Grases F, Santiago C, Simonet BM, Costa-Bauzá A. Sialolithiasis: mechanism of calculi formation and etiologic factors. Clin Chim Acta. 2003;334(1-2):131-6.
- Lustmann J, Regev E, Melamed Y. Sialolithiasis. A survey on 245 patients and a review of the literature. Int J Oral Maxillofac Surg. 1990;19(3):135-8.
- Capaccio P, Torretta S, Ottavian F, Sambataro G, Pignataro L. Modern management of obstructive salivary diseases. Acta Otorhinolaryngol Ital. 2007;27(4):161-72.
- Lee IK, Liu JW. Tuberculous parotitis: case report and literature review. Ann Otol Rhinol Laryngol. 2005;114(7):547-51.
- Hamdan AL, Hadi U, Shabb N. Tuberculous parotitis: a forgotten entity. Otolaryngol Head Neck Surg. 2002;126(5):581-2.
- Sethi A, Sareen D, Sabherwal A, Malhotra V. Primary parotid tuberculosis: varied clinical presentations. Oral Dis. 2006;12(2):213-5.
- Ermis I, Topalan M, Aydin A, Erer M. Actinomycosis of the frontal and parotid regions. Ann Plast Surg. 2001;46(1):55-8.
- Mullins JE Jr, Ogle O, Cottrell DA. Painless mass in the parotid region. J Oral Maxillofac Surg. 2000;58(3):316-9.
- Musani MA, Sohail Z, Zafar S, Malik S. Morphological pattern of parotid gland tumours. J Coll Physicians Surg Pak. 2008;18(5):274-7.
- Kinzer S, Pfeiffer J, Becker S, Ridder GJ. Severe deep neck space infections and mediastinitis of odontogenic origin: clinical relevance and implications for diagnosis and treatment. Acta Otolaryngol. 2009;129(1):62-70.



