Lésions buccales rouges ou rouges et blanches
-
Les causes courantes de rougeur de la muqueuse (érythème) incluent :
- Vasodilatation : une augmentation du diamètre des vaisseaux sanguins est souvent observée en cas d'inflammation; elle peut aussi résulter d'une néoplasie
- Prolifération vasculaire : augmentation, s'il y a inflammation ou néoplasie, du nombre de vaisseaux sanguins; cette augmentation est consécutive à la libération de facteurs de croissance, comme le facteur de croissance endothélial vasculaire (VEGF)
- Vaisseaux sanguins suintants (saignant dans les tissus avoisinants) : consécutifs à un traumatisme ou parfois à une réponse immunitaire
- Amincissement de l'épithélium (atrophie ou kératinisation épithéliale réduite) : consécutif à un renouvellement cellulaire anormal se produisant dans le cadre d'un processus de guérison normal, en réponse à un traumatisme ou en raison d'une dysplasie
- Une combinaison de lésions rouges et blanches suggère une surface épithéliale irrégulière. Cette irrégularité peut avoir différentes causes, notamment un traumatisme chronique, une inflammation ou une néoplasie.
Tableau clinique
Population
Personnes de tous âges, bien que plus commun chez les adultes
Signes
-
Les signes d'un possible processus malin ou précancéreux incluent :
- Couleur : lésions rouges homogènes (érythroplasie) ou un mélange de lésions rouges et blanches (érythroleucoplasie); peut ressembler à de la dentelle
- Anatomie de surface : plate, surélevée, présence de masses ou d'ulcérations
- Texture en surface : lisse, veloutée, verruqueuse, ulcéreuse
- Consistance : indurée ou non
- Fragilité tissulaire
- Paresthésie, engourdissement, inconfort, sensibilité à la nourriture épicée ou acide
- Ulcères ne se résorbant pas après plus de 2 semaines
- Les sites intra-buccaux les plus à risque de néoplasie sont les surfaces latérales et ventrale de la langue, le plancher de la bouche et la zone rétro-molaire. Le risque est aussi accru pour l'anneau lymphatique de Waldeyer (amygdales et base de la langue).
- Position : site unique, sites multiples, présentation bilatérale ou unilatérale; les tumeurs malignes ne sont généralement pas bilatérales.
- Les illustrations 1 à 9 présentent différentes manifestations de lésions buccales rouges ou rouges et blanches.
 Ill. 1 : Leucoplasie homogène asymptomatique avec fissures mais sans érythème, présentant des lésions typiquement associées à la consommation de produits du tabac sans fumée. Histopathologie : lésions bénignes, hyperkératose et acanthose.
Ill. 1 : Leucoplasie homogène asymptomatique avec fissures mais sans érythème, présentant des lésions typiquement associées à la consommation de produits du tabac sans fumée. Histopathologie : lésions bénignes, hyperkératose et acanthose.
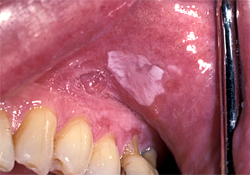
 Ill. 2 : Leucoplasie homogène asymptomatique sans induration ni érythème, dont l'étiologie est inconnue. Histopathologie : lésions bénignes, hyperkératose sévère et acanthose.
Ill. 2 : Leucoplasie homogène asymptomatique sans induration ni érythème, dont l'étiologie est inconnue. Histopathologie : lésions bénignes, hyperkératose sévère et acanthose.
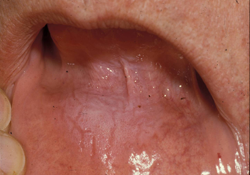
 Ill. 3 : Sensibilité légère et localisée associée à une leucoplasie au site d'un érythème diffus et atteinte de la gencive se caractérisant par un érythème et un aspect en dentelle. Histopathologie : lésions bénignes, hyperkératose épithéliale, atrophie alternante et infiltration lymphocytaire linéaire compatible avec du lichen plan.
Ill. 3 : Sensibilité légère et localisée associée à une leucoplasie au site d'un érythème diffus et atteinte de la gencive se caractérisant par un érythème et un aspect en dentelle. Histopathologie : lésions bénignes, hyperkératose épithéliale, atrophie alternante et infiltration lymphocytaire linéaire compatible avec du lichen plan.
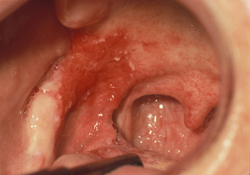 Ill. 4 : Érythroplasie unilatérale, intense et asymptomatique, surface veloutée et leucoplasie légère. Histopathologie : Dysplasie sévère, dilatation vasculaire, membrane basale intacte.
Ill. 4 : Érythroplasie unilatérale, intense et asymptomatique, surface veloutée et leucoplasie légère. Histopathologie : Dysplasie sévère, dilatation vasculaire, membrane basale intacte.
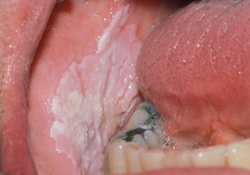
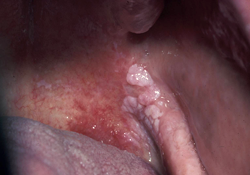 Ill. 5 : Lésion rouge et blanche unilatérale asymptomatique avec élévation et changements verruqueux dans la portion antérieure de la lésion et érythroplasie postérieure. Histopathologie : lésion blanche : changement verruqueux avec dysplasie modérée; portion rouge : carcinome spinocellulaire.
Ill. 5 : Lésion rouge et blanche unilatérale asymptomatique avec élévation et changements verruqueux dans la portion antérieure de la lésion et érythroplasie postérieure. Histopathologie : lésion blanche : changement verruqueux avec dysplasie modérée; portion rouge : carcinome spinocellulaire.
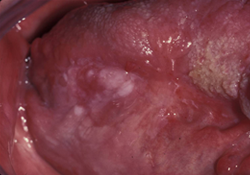 Ill. 6 : Patient ayant eu le cancer de la langue et ressentant un léger inconfort associé à une apparition récente de lésions au site où siégeait la tumeur, une leucoplasie est observable au site érythémateux. Histopathologie : région blanche : carcinome spinocellulaire; région rouge : atrophie épithéliale, épithélium bénin.
Ill. 6 : Patient ayant eu le cancer de la langue et ressentant un léger inconfort associé à une apparition récente de lésions au site où siégeait la tumeur, une leucoplasie est observable au site érythémateux. Histopathologie : région blanche : carcinome spinocellulaire; région rouge : atrophie épithéliale, épithélium bénin.
 Ill. 7 : Lésion rouge et blanche asymptomatique avec une masse ferme à la palpation. Histopathologie: carcinome spinocellulaire.
Ill. 7 : Lésion rouge et blanche asymptomatique avec une masse ferme à la palpation. Histopathologie: carcinome spinocellulaire.
 Ill. 8 : Inconfort et engourdissement ou picotement de la langue, jumelés à un épaississement, à un effet de masse et à une surface irrégulière avec ulcération. Histopathologie : carcinome spinocellulaire.
Ill. 8 : Inconfort et engourdissement ou picotement de la langue, jumelés à un épaississement, à un effet de masse et à une surface irrégulière avec ulcération. Histopathologie : carcinome spinocellulaire.
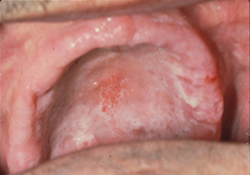 Ill. 9 : Léger inconfort ressenti sous la prothèse dentaire supérieure. Certaines des régions blanches disparaissent lorsque essuyées, laissant voir un érythème sous-jacent. Histopathologie : atrophie des muqueuses avec des zones d'hyperplasie, avec une culture positive pour Candida.
Ill. 9 : Léger inconfort ressenti sous la prothèse dentaire supérieure. Certaines des régions blanches disparaissent lorsque essuyées, laissant voir un érythème sous-jacent. Histopathologie : atrophie des muqueuses avec des zones d'hyperplasie, avec une culture positive pour Candida.
Symptômes
- L'intensité de la douleur varie pour les lésions pouvant être précancéreuse ou malines. Il peut y avoir absence de douleur, un inconfort, une douleur sourde ou une douleur lancinante spontanée.
- Une douleur pulsatile ou une sensibilité au toucher suggèrent une possible inflammation sous-jacente.
- Sensation de brûlure ou douleur lancinante : suggère une possible cause neurale. Lorsque combinée à des lésions rouges ou rouges et blanches, la malignité doit être envisagée.
Investigation
Exclure une pathologie localisée
- Obtenir des antécédents médicaux et dentaires complets.
- Demander au patient s'il prend des médicaments d'ordonnance (type, posologie, fréquence, durée), consomme du tabac, fait une consommation excessive d'alcool, consomme des drogues illicites, a des activités sexuelles non protégées, a le VPH, est vacciné.
-
Questionner le patient quant à ses lésions : apparition, durée et progression.
- Lésions de courte durée : plusieurs étiologies peuvent être en cause, dont les traumatismes, les infections, les facteurs environnementaux, les allergies et les réponses auto-immunes.
- Lésions de durée moyenne : peuvent être causées par des néoplasmes (bénins ou malins), une réponse immunitaire ou des anomalies métaboliques.
- Lésions de longue durée : peuvent être causées par des troubles du développement ou des néoplasmes bénins. Il faut cependant considérer une progression maligne si des lésions de longue date changent subitement d'aspect.
- Réaliser un examen complet de la tête et du cou ainsi qu'un examen buccal et dentaire. Évaluer la fonction des nerfs crâniens ainsi que la présence de ganglions lymphatiques palpables, de masses et d'une sensibilité au toucher.
- Vérifier s'il y a présence de signes caractéristiques de lésions néoplasiques : lésions unilatérales, rouges ou rouges et blanches, avec ou sans induration ou ulcération. Noter la taille et la position des lésions.
- Évaluer si le patient présente des signes d'infection : douleur, tuméfaction, lymphadénopathie, fièvre, etc.
- Demander au patient s'il a eu un traumatisme récent ou s'il souffre d'un traumatisme chronique au site en question.
- Exclure les autres causes de pathologies locales ou systémiques, incluant une allergie, une inflammation immune ou une immunodéficience ainsi que l'anémie.
Diagnostic
- Selon les antécédents médicaux du patient, les résultats cliniques et ceux des procédures diagnostiques, un diagnostic de lésions buccales rouges ou rouges et blanches est établi.
- Le diagnostic peut nécessiter des tests cliniques d'appoint, des biopsies pour analyse de routine et parfois d'immunofluorescence ainsi que la prise en charge par un spécialiste dentaire ou médical.
- Réaliser un examen complet de la tête et du cou ainsi qu'un examen buccal et dentaire. Évaluer la fonction des nerfs crâniens ainsi que la présence de ganglions lymphatiques palpables, de masses et d'une sensibilité au toucher.
- Vérifier s'il y a présence de signes caractéristiques de lésions néoplasiques : lésions unilatérales, rouges ou rouges et blanches, avec ou sans induration ou ulcération. Noter la taille et la position des lésions.
- Évaluer si le patient présente des signes d'infection : douleur, tuméfaction, lymphadénopathie, fièvre, etc.
Diagnostic différentiel
- Troubles du développement : malformations vasculaires, langue géographique
- Troubles à médiation immunitaire : stomatite lichenoïde, lupus, effet indésirable d'un médicament, réaction d'hypersensibilité
- Trouble métabolique : anémie
- Infection : candidose, syphilis, gonorrhée
- Traumatisme : traumatisme méchanique ou chimique, irritation thermique
- Néoplasie : dysplasie, carcinome spinocellulaire, néoplasmes des tissus mous, lymphomes, leucémie
Traitement
Traitements initiaux courants
Le traitement repose sur le diagnostic et nécessite souvent des soins spécialisés et un suivi à long terme.
- Lésions dysplasiques : il peut être nécessaire de répéter les biopsies. Les traitements actuels incluent l'élimination des comportements à risque dont la consommation de tabac, le traitement de l'inflammation, le traitement médical et l'excision. Un suivi rapproché s'impose. On évalue par ailleurs l'efficacité thérapeutique des traitements ciblés et de la chimioprévention.
- Carcinome spinocellulaire : chirurgie, chimiothérapie, radiothérapie et traitement ciblé, selon le stade et le site de la maladie.
Conseils
- Si on suspecte les lésions d'être malignes : référer à un spécialiste ayant de l'expérience dans le traitement des troubles de la muqueuse et en oncologie, comme un spécialiste en médecine buccale, en pathologie, en chirurgie, en otorhinolaryngologie ou en oncologie.
- Il peut s'avérer nécessaire de sélectionner avec soin le site de la biopsie, de la réaliser à l'aide d'une technique minutieuse et de colorants tissulaires spéciaux et de l'envoyer à un pathologiste connaissant bien les troubles de la muqueuse buccale. Si le rapport de pathologie n'est pas compatible avec l'historique et le tableau clinique de la lésion, il faut considérer réaliser une nouvelle revue pathologique et une autre biopsie, ou référer le patient à un spécialiste.
- Les lésions prénéoplasiques peuvent évoluer au fil du temps, des biopsies de suivi peuvent donc être nécessaires.
- Le traitement varie grandement en fonction du diagnostic.
Les auteurs
Ressources suggérées
- Kerr AR, Lederman DA, Ephros, editors. Clinician’s guide to diagnosis of oral cancer and potentially malignant oral lesions. Edmonds (WA): American Academy of Oral Medicine; 2010.
- Rethman MP, Carpenter W, Cohen EE, Epstein J, Evans CA, Flaitz CM, et al. Evidence-based clinical recommendations regarding screening for oral squamous cell carcinomas. J Am Dent Assoc. 2010;141(5):509-20
- Scully C, Felix DH. Oral Medicine–update for the dental practitioner: red and pigmented lesions. Br Dent J. 2005;199(10):639-45.
- Seigel MA, Silverman S Jr, Sollecito TP, editors. Clinician’s guide to treatment of common oral conditions. 7th ed. Edmonds (WA): American Academy of Oral Medicine; 2009.


