Un homme de 43 ans, avec ulcération et tuméfaction des gencives depuis 3 mois dans tous les quadrants de la cavité buccale, a été dirigé vers notre département de chirurgie buccale et maxillofaciale par son omnipraticien. À une exception près, les tissus gingivaux anormaux n'étaient présents que dans les zones dentées (ill. 1).
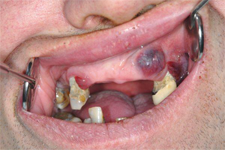
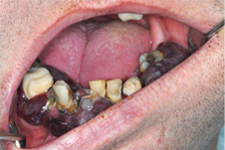
Ill. 1 : Photographies montrant des tuméfactions se limitant aux zones dentées.
Une adénopathie cervicale bilatérale de stade I, ainsi qu'une tuméfaction sous-claviculaire et une tuméfaction ganglionnaire inguinale de stade plus avancé, ont aussi été observées. Les lésions buccales avaient une teinte violacée; leurs surfaces lobulées et irrégulières présentaient des ulcérations et il y avait saignement spontané. Aucun signe d'hépatosplénomégalie n'a été décelé.
Le patient avait une mauvaise hygiène buccodentaire et de multiples dents étaient cariées avec atteinte parodontale. Sur le plan médical, il était en bonne santé, mis à part un asthme léger qui nécessitait à l'occasion l'utilisation d'un inhalateur.
Une radiographie panoramique a révélé une perte osseuse généralisée, surtout dans la région inférieure antérieure, signe compatible avec une parodontite avancée. Aucun signe de pathologie intra-osseuse n'a été observé (ill. 2).
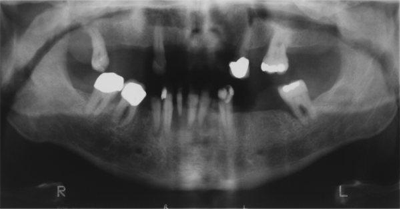 Ill. 2 : Radiographie panoramique montrant une perte osseuse généralisée, sans pathologie intra-osseuse apparente.
Ill. 2 : Radiographie panoramique montrant une perte osseuse généralisée, sans pathologie intra-osseuse apparente.
Des analyses sanguines, y compris une numération formule sanguine et une numération différentielle, des tests de dépistage des troubles de la coagulation et le dosage de l'urée, des électrolytes, de la créatinine et de la vitamine C, ont été faites et toutes ont donné des résultats se situant dans les limites de la normale.
Un diagnostic provisoire a été posé. Une biopsie simple des gencives a par la suite été pratiquée, des échantillons étant prélevés sur les faces labiale et linguale dans la région des dents antérieures inférieures.
Quel est le diagnostic provisoire?
Discussion
Le diagnostic différentiel clinique des tuméfactions gingivales chez ce patient incluait au départ le sarcome de Kaposi, l'infiltration leucémique, le scorbut et le lymphome.
Sarcome de Kaposi
Le sarcome de Kaposi est le type le plus répandu de sarcome intrabuccal, qui est habituellement associé à l'infection par le VIH. Sur le plan clinique, cette affection se manifeste par des tuméfactions violacées plates ou nodulaires, qui ne se limitent pas nécessairement aux tissus gingivaux.
Leucémie
Les leucémies peuvent aussi présenter un tableau clinique similaire. Les tuméfactions qui accompagnent ce trouble hématologique résultent d'une infiltration par des leucocytes anormaux qui tentent de lutter contre l'inflammation des gencives marginales. Les cellules sont toutefois incapables de déclencher une réaction inflammatoire adéquate, et une tuméfaction, une ulcération et une dégradation tissulaire suivent rapidement l'envahissement bactérien. Les patients atteints de leucémie ont tendance à présenter des signes systémiques manifestes tels pâleur, purpura et lassitude1. Ces symptômes sont plus fréquents chez les patients atteints de leucémie myéloïde aiguë.
Scorbut
Le scorbut est un état causé par une carence en vitamine C, qui est aujourd'hui relativement rare. Cet état peut s'accompagner de tuméfactions gingivales caractéristiques dues à une inflammation chronique consécutive à une anomalie de la formation du collagène. Le scorbut est souvent associé à une mauvaise hygiène buccodentaire et à un mauvais entretien des dents.
Lymphome
Les tumeurs du système lymphatique peuvent être divisées en 2 catégories générales, soit la maladie de Hodgkin (qui représente jusqu'à 45 % des cas) et les lymphomes non hodgkiniens (LNH)2. On observe depuis 20 ans une augmentation de l'incidence des lymphomes et de la mortalité qui y est associée, en particulier dans le cas de LNH primitifs extra-ganglionnaires1. Le site le plus souvent atteint est le tube digestif, suivi de la peau et de la cavité buccale2. Cette hausse a été signalée principalement chez des hommes de tous âges. Les lymphomes s'accompagnent généralement d'une adénopathie mais, à mesure que la maladie évolue, d'autres tissus et des organes comme le foie et la rate peuvent être atteints.
Les patients atteints de LNH ont des complications buccales (qui vont de la tuméfaction des gencives à des infections et à des métastases), certaines de ces complications étant directement liées à la maladie alors que d'autres sont attribuables à la chimiothérapie et à la radiothérapie. Notre cas était inhabituel en ce que les lésions se limitaient essentiellement aux zones dentées.
La biopsie a révélé une infiltration diffuse par une population de cellules lymphoïdes malignes, avec une importante histiocytose produisant l'effet d'un «ciel étoilé». Un diagnostic provisoire de syndrome de Burkitt a été posé. Cependant, les résultats d'autres analyses, y compris de l'immunohistochimie et de l'hybridation in situ en fluorescence, ont mené à un diagnostic de LNH.
La présence de tuméfactions gingivales lymphomateuses se limitant aux zones dentées est une particularité qui n'avait encore jamais été rapportée. La mauvaise hygiène buccodentaire du patient et l'atteinte parodontale connexe pourraient expliquer la distribution paradentaire de la pathologie, un état que l'on pourrait comparer au lymphome associé à la pleurésie purulente3. Ce dernier lymphome consiste en un LNH pleural intrathoracique primitif, composé exclusivement de cellules de phénotype B et souvent associé à une inflammation pleurale chronique. Il a tendance à se produire dans les cas de pleurésie purulente chronique et il est étroitement lié au virus Epstein-Barr dans environ 70 % des cas4.
Le traitement des LNH dépend du stade de la maladie. Le système de classification le plus utilisé est celui d'Ann Arbor (tableau 1), qui tient compte du siège du lymphome, du nombre de sites tumoraux ganglionnaires et extra-ganglionnaires, ainsi que de la présence ou de l'absence de symptômes systémiques5. La présence de sueurs nocturnes, de fièvre et d'une perte de poids (plus de 10 % du poids corporel en 6 mois) est représentée par la lettre B (p. ex., stade III-B) et indique un pronostic plus sombre, tandis que l'absence de tels symptômes est désignée par la lettre A.
Tableau 1 Critères de classification d'Ann Arbor des lymphomes non hodgkiniens
| Stade I | Atteinte d'une seule région ganglionnaire |
| Stade II | Atteinte d'au moins 2 régions ganglionnaires, du même côté du diaphragme |
| Stade III | Atteinte de régions ganglionnaires des deux côtés du diaphragme, avec ou sans atteinte de la rate |
| Stade IV | Dissémination extraganglionnaire |
| Catégorie A | Absence de symptômes systémiques |
| Catégorie B | Présence de symptômes systémiques |
| Catégorie E | Lésions extraganglionnaires localisées avec ou sans atteinte ganglionnaire connexe |
La radiothérapie est utilisée pour traiter les affections localisées alors que la chimiothérapie est réservée aux maladies systémiques plus étendues.
Les variantes très agressives requièrent une polychimiothérapie, et un traitement associant chimiothérapie et radiothérapie à fortes doses suivies d'une autogreffe de cellules souches est le traitement de choix dans les cas de récidives6.
Notre patient s'est fait enlever toutes ses dents, puis a été dirigé vers une équipe de traitement des lymphomes qui a fait d'autres analyses pour déterminer s'il y avait atteinte systémique. La réponse initiale au traitement a été très encourageante, celui-ci entraînant une résolution complète des lésions buccales. Malheureusement, des dépôts cérébraux se sont manifestés chez le patient qui a dû subir d'autres traitements de radiothérapie.
Les dentistes doivent être attentifs à toute pathologie inhabituelle dans la cavité buccale, assurer un diagnostic précoce et diriger promptement ces patients pour qu'ils obtiennent la prise en charge rapide de leur condition.
LES AUTEURS
Références
- Gurney KA, Cartwright RA. Increasing incidence and descriptive epidemiology of extranodal non-Hodgkin lymphoma in parts of England and Wales. Hematol J. 2002;3(2):95-104.
- Soames JV, Southam JC. Oral pathology. 4th ed. Oxford; 2005. p. 113-4.
- Nakatsuka S, Yao M, Hoshida Y, Yamamoto S, Iuchi K, Aozasa K. Pyothorax-associated lymphoma: a review of 106 cases. J Clin Oncol. 2002;20(20):4255-60.
- Roix JJ, McQueen PG, Munson PJ, Parada LA, Misteli T. Spatial proximity of translocation-prone gene loci in human lymphomas. Nat Genet. 2003;34(3):287-91.
- Mawardi H, Cutler C, Treister N. Medical management update: non-Hodgkin lymphoma. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009;107(1):e19-33.
- Kasamon YL, Swinnen LJ. Treatment advances in adult Burkitt lymphoma and leukemia. Curr Opin Oncol. 2004;16(5):429-35.
