Présentation du cas
En septembre 2008, un enfant de cinq ans a été dirigé vers notre service pour l’évaluation d’une lésion de la muqueuse mandibulaire qui progressait depuis trois mois. L’examen intra-buccal a révélé une lésion maculaire ferme, indolore, bien définie et de couleur gris-bleu de la muqueuse alvéolaire, sur la face vestibulaire de la canine inférieure gauche primaire (ill. 1). La lésion ne s’effaçait pas à la pression. Aucune autre pigmentation inhabituelle n’était présente sur la muqueuse buccale ou sur les lèvres, et les radiographies rétroalvéolaires de la région mandibulaire atteinte ne montraient aucun changement pathologique apparent. Une biopsie-exérèse a été pratiquée pour prélever toute la lésion et l’analyser. L’élévation d’un lambeau mucopériosté pleine épaisseur a révélé une abondance de tissus de granulation et de résidus de granules solides noirs. À l’examen histologique, le spécimen présentait un œdème interstitiel du derme et une accumulation de granules solides brunâtres qui ressemblaient au graphite des crayons à mine (ill. 2). Aucune atypie cellulaire évocatrice d’un mélanome n’a été observée.
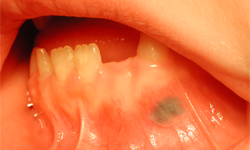 Ill. 1 : Vue intra-buccale montrant un tatouage bleu-gris dans la zone vestibulaire de la canine inférieure gauche primaire.
Ill. 1 : Vue intra-buccale montrant un tatouage bleu-gris dans la zone vestibulaire de la canine inférieure gauche primaire.
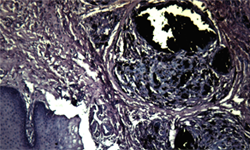 Ill. 2 : À l’examen histologique, le spécimen présente un œdème interstitiel dans le derme et une accumulation de granules brunâtres ressemblant au graphite d’un crayon (hématoxyline et éosine, grossissement original ×100).
Ill. 2 : À l’examen histologique, le spécimen présente un œdème interstitiel dans le derme et une accumulation de granules brunâtres ressemblant au graphite d’un crayon (hématoxyline et éosine, grossissement original ×100).
Quel est le diagnostic?
Diagnostic différentiel
Les lésions pigmentaires, qui sont fréquentes dans la bouche, peuvent être d’origine endogène ou exogène. La pigmentation buccale peut être associée à un large éventail de facteurs, notamment des changements physiologiques, l’implantation d’un corps étranger, des manifestations de maladies systémiques et des tumeurs malignes1,2. Durant l’établissement du diagnostic différentiel, il est important de faire une distinction entre les lésions bénignes et malignes et d’inclure une anamnèse, une évaluation extra-buccale et intra-buccale et des analyses de laboratoire complètes. Le clinicien devrait également établir la date d’apparition et la durée de la lésion et évaluer la présence de signes et de symptômes systémiques, la prise de médicaments, la consommation de tabac ainsi que le nombre, la distribution, la taille, la forme et la couleur des pigmentations. Des dyschromies bleues, brunes, grises et noires, associées à des lésions vasculaires, peuvent toutes être observées dans la muqueuse buccale3,4.
Pigmentation vasculaire rouge, bleu et pourpre
Durant l’enfance, une pigmentation localisée de couleur rouge ou bleu-violet des tissus buccaux peut souvent être attribuable à une lésion vasculaire congénitale tel un hémangiome, qui se caractérise par une prolifération bénigne de canaux vasculaires régressant spontanément après la puberté. La bouche est le siège buccal le plus fréquent de ces lésions, les lésions bleu-rougeâtre ayant généralement l’apparence de taches asymptomatiques plates ou surélevées qui pâlissent à la pression.
Chez les adultes, les malformations vasculaires ont tendance à persister et, en particulier chez les personnes âgées, des varicosités linguales ayant l’aspect de lésions molles surélevées bleu, rouge ou pourpre peuvent se manifester sur la face ventrale de la langue. Cette dilatation veineuse pathologique se présente souvent sur la lèvre inférieure, sous la forme d’un nodule bleu qui peut se former après s’être mordu la lèvre ou la joue. Ces nodules s’effacent à la pression, sauf lorsque la varice contient un thrombus2.
Il existe différents types de lésions pigmentaires vasculaires qui ne s’effacent pas à la pression, notamment les hématomes, les pétéchies, les purpuras et les ecchymoses. Ces lésions apparaissent habituellement après un traumatisme, et sont alors causées par un épanchement de sang dans les tissus mous, ou elles se forment spontanément en présence d’un déficit de l’hémostase tel que le purpura thrombopénique idiopathique. La couleur de ces lésions, qui varie de rouge-bleu à bleu-noir, est étroitement liée à la dégradation de l’hémoglobine dans les espaces extravasculaires. En général, les tissus buccaux retrouvent leur aspect normal en deux semaines environ2,5.
Pigmentation mélanique brune
La mélanine est un pigment endogène synthétisé par les mélanocytes, qui est ensuite transféré dans les kératinocytes pour protéger la peau contre l’exposition au soleil. Les mélanocytes sont des cellules dérivées de la crête neurale, présents dans la couche basale épithéliale de la peau et de la muqueuse buccale. Les lésions pigmentaires brunes ou bleues peuvent être attribuables à une surproduction de mélanine (mélanose basilaire) ou à une surpopulation de mélanocytes (nævus bénins et mélanomes malins)1,4. La mélanine est la cause de bon nombre de lésions pigmentaires de la cavité buccale.
Les macules mélaniques buccales sont des lésions bénignes de couleur brun-noir, associées à une production accrue de mélanine dans la couche basale de l’épithélium; ces lésions se logent habituellement sur la lèvre, les gencives, le palais ou la muqueuse buccale. Si la pigmentation persiste plus de deux semaines, on peut exclure l’ecchymose et le diagnostic différentiel devrait alors inclure les nævus et les mélanomes. Les macules mélaniques buccales ne causent pas une augmentation du nombre de mélanocytes et ne sont pas associées à une prédisposition au mélanome6. Il est toutefois recommandé de pratiquer une biopsie aux fins d’un examen histopathologique de routine, pour exclure le mélanome buccal chez les patients qui présentent une macule mélanique sur le palais – siège le plus fréquent des mélanomes malins7,8.
Le nævus nævo-cellulaire et le nævus bleu sont d’autres rares causes de pigmentation buccale localisée. Contrairement à la macule mélanique, les nævi pigmentaires se caractérisent par une prolifération bénigne de mélanocytes dans la couche basale (nævus nævo-cellulaire) ou dermique (nævus bleu). Comme les mélanocytes dermiques prolifèrent à l’intérieur des tissus conjonctifs profonds, les vaisseaux sanguins sus-jacents recouvrent la mélanine brune, et ceci donne à la peau sa teinte bleue caractéristique. Dans la muqueuse buccale, les nævi bleus et nævi nævo-cellulaires ont l’aspect d’un nodule brun, et il peut être difficile d’établir une distinction clinique entre un nævus pigmentaire, une macule mélanique, un tatouage exogène et un mélanome4.
Le mélanoacanthome buccal est une autre lésion mélanique qu’il importe de différencier des autres lésions pigmentaires intra-buccales. Cette pigmentation bénigne peu répandue de la muqueuse buccale se caractérise par une prolifération de mélanocytes dendritiques dans l’ensemble de l’épithélium. Le tableau clinique consiste en une lésion maculaire plate ou légèrement surélevée de couleur brun-noir, généralement solitaire, qui se manifeste principalement dans la muqueuse buccale de jeunes femmes noires2. Le mélanoacanthome buccal est une lésion habituellement asymptomatique sans potentiel malin, qui peut résulter d’un processus physiologique ou réactif. Une biopsie est nécessaire pour distinguer cette lésion des autres pigmentations mélaniques buccales4,7.
La prolifération maligne de mélanocytes atypiques, à l’interface entre l’épithélium et les tissus conjonctifs, est la particularité qui distingue les mélanomes buccaux. Cette lésion rare représente moins de 1 % de toutes les tumeurs malignes buccales et elle se manifeste habituellement durant la cinquantaine, davantage chez les hommes que chez les femmes. À l’intérieur de la cavité buccale, le siège le plus fréquent est la partie antérieure du palais dur, suivi de la gencive labiale antérieure8. Sur le plan clinique, le mélanome buccal est une macule asymptomatique, d’évolution lente et de couleur brun-noir, aux bords asymétriques et irréguliers. Un mélanome peut aussi avoir l’aspect d’une masse d’évolution rapide, accompagnée de saignement, d’ulcération, d’une destruction osseuse et de douleur, ou d’une lésion non pigmentaire (amélanique). Le mélanome malin est une maladie mortelle; une biopsie devrait donc être pratiquée pour toute lésion pigmentaire buccale aux bords irréguliers ou asymétriques7,8.
Pigmentation exogène grise ou noire
Le tatouage d’amalgame est le type le plus fréquent de pigmentation buccale localisée exogène. À l’examen clinique, cette lésion a l’aspect d’une tache maculaire grise, bleue-grise ou noire, habituellement présente sur la muqueuse gingivale ou alvéolaire. Cette lésion est le résultat de l’introduction iatrogène d’amalgame dans la sous-muqueuse, durant le retrait d’une vieille obturation ou l’extraction d’une dent restaurée. Dans des cas exceptionnels, cette pigmentation peut être causée par des réactions galvaniques entre des alliages métalliques à l’intérieur de la bouche, au cours desquelles il y a diffusion de mercure dans les tissus mous causant la formation d’un tatouage9. La réaction des tissus à l’amalgame dépend de la taille et de la composition des particules, et on observe souvent une réaction à un corps étranger avec infiltrat de cellules inflammatoires mononuclées. Le tatouage d’amalgame est une pigmentation inoffensive et, lorsque les particules métalliques sont assez grosses, il est possible de les repérer sur les radiographies intra-buccales9,10.
Justifications du diagnostic
Dans le cadre de l’examen du diagnostic différentiel d’un rare cas de pigmentation intra-buccale causée par le graphite chez un jeune patient, nous avons décrit les plus importantes pigmentations localisées de la cavité buccale qu’un clinicien peut observer dans sa pratique quotidienne. Il est essentiel d’établir un diagnostic différentiel adéquat afin d’exclure toute malignité possible. En général, les lésions pigmentaires bénignes ont des bords réguliers, sont petites et symétriques et leur couleur est uniforme; à l’inverse, les tumeurs malignes présentent habituellement des ulcérations en surface, une teinte variable et des bords irréguliers. Dans le cas de lésions pigmentaires localisées, il est nécessaire de pratiquer une biopsie pour poser un diagnostic formel.
Durant la petite enfance, l’introduction intra-buccale de graphite, à la suite d’un traumatisme avec un crayon au graphite, peut causer une pigmentation localisée. Ces traumatismes se produisent habituellement en classe, chez des enfants de niveau primaire, et ils ont tendance à toucher le palais ou la face vestibulaire des gencives. La lésion a la forme d’une macule localisée gris-noir, et des antécédents de traumatisme peuvent confirmer le diagnostic initial. Aucune ablation n’est requise dans les cas de tatouages d’amalgame ou de tatouages causés par le graphite; il est cependant recommandé de faire une biopsie pour exclure le mélanome, si la lésion pigmentaire gris-noir se situe loin de toute dent restaurée ou en l’absence de traumatisme avec un crayon au graphite. À l’examen microscopique, les granules solides de l’infiltrat de cellules inflammatoires chroniques ont les mêmes caractéristiques histopathologiques, qu’il s’agisse d’un tatouage causé par le graphite ou d’un tatouage d’amalgame10.
LES AUTEURS
Références
- Eisen D. Disorders of pigmentation in the oral cavity. Clin Dermatol. 2000;18(5):579-87.
- Neville BW, Damm DD, Allen CM, Bouquot JE. Dermatologic diseases. In Oral & maxillofacial pathology. 2nd ed. Philadelphia: W.B. Saunders; 2002. p. 643-704.
- Wood NK, Goaz PW, Sawyer RP. Intraoral brownish, bluish, or black conditions. In Wood NK, Goaz PW, editors. Differential diagnosis of oral and maxillofacial lesions. 5th ed. St. Louis: Mosby; 1997. p. 182-208.
- Müller S. Melanin-associated pigmented lesions of the oral mucosa: presentation, differential diagnosis, and treatment. Dermatol Ther. 2010;23(3):220-9.
- Carpenter WM, Rudd M. Focal, flat pigmentations of the oral mucosa: a clinical approach to the differential diagnosis. J Calif Dent Assoc. 2000;28(12):949-54.
- Kaugars GE, Heise AP, Riley WT, Abbey LM, Svirsky JA. Oral melanotic macules. A review of 353 cases. Oral Surg Oral Med Oral Pathol. 1993;76(1):59-61.
- Femiano F, Lanza A, Buonaiuto C, Gombos F, Di Spirito F, Cirillo N. Oral malignant melanoma: a review of the literature. J Oral Pathol Med. 2008;37(7):383-8. Epub 2008 Feb 17.
- Hicks MJ, Flaitz CM. Oral mucosal melanoma: epidemiology and pathobiology. Oral Oncol. 2000;36(2):152-69.
- McCullough MJ, Tyas MJ. Local adverse effects of amalgam restorations. Int Dent J. 2008;58(1):3-9.
- Witman PM, Rogers RS 3rd. Pediatric oral medicine. Dermatol Clin. 2003;21(1):157-70.



