Gingivite ulcérative nécrosante (GUN)
Infection aigüe des gencives caractérisée par une nécrose, un saignement et une douleur des gencives. Le diagnostic de la GUN repose sur l’apparition de signes et de symptômes cliniques précis. La GUN diffère des autres maladies parodontales en ce qu’elle s’accompagne d’une nécrose interdentaire, de papilles tronquées ulcérées ainsi que de saignement et de douleur des gencives.
Présentation
Population
- En général, les jeunes adultes (âgés de 18 à 30 ans)
Signes
- Signes localisés ou généralisés d’apparition rapide ou soudaine, pouvant s’accompagner d’une vive douleur
- Tableau clinique aigu – traits caractéristiques et apparition soudaine des signes suivants :
- Papilles et gencive marginale ulcérées et nécrotiques et papilles tronquées (ill. 1 et 2)
- Vive douleur gingivale
- Saignement des gencives, spontané ou en réponse à une provocation légère
- Manifestations secondaires :
- Haleine fétide, pseudomembrane desquamative blanc jaunâtre ou grisâtre recouvrant les papilles ulcérées, adénopathie, fièvre et malaise
- Atteinte bactérienne : bactéries fusiformes, Prevotella intermedia et spirochètes envahissant les tissus gingivaux
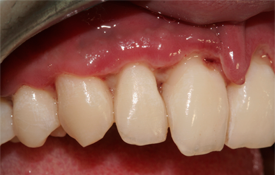 Ill. 1 : Papilles tronquées généralisées avec pseudomembrane. Papilles séparées au niveau de la ligne médiane (photo reproduite avec l’autorisation du Dr Eraldo Batista).
Ill. 1 : Papilles tronquées généralisées avec pseudomembrane. Papilles séparées au niveau de la ligne médiane (photo reproduite avec l’autorisation du Dr Eraldo Batista).
 Ill. 2 : Cas léger de GUN avec gencive marginale et interproximale érythémateuses et papilles légèrement tronquées.
Ill. 2 : Cas léger de GUN avec gencive marginale et interproximale érythémateuses et papilles légèrement tronquées.
Symptômes
- Douleur vive/atroce
- Facteurs prédisposants :
- Stress psychologique et anxiété
- Tabagisme
- Gingivite et traumatisme antérieurs
- Mauvaise hygiène buccodentaire
- Mauvaise alimentation
- Séropositivité
- Tous les facteurs précités entraînent une immunosuppression : diminution des leucocytes polynucléaires, de la réponse anticorps et de la mitogenèse des lymphocytes.
Investigation
- Antécédents médicaux complets, incluant les habitudes alimentaires et les comportements en matière de santé
- Consultation médicale si l’on soupçonne une maladie immunosuppressive
- Antécédents dentaires; douleur (constante, apparition brutale)
- Examen extra-buccal; recherche d’adénopathies de la tête et du cou
- Examen intra-buccal; recherche des manifestations cliniques de la GUN et présence de salive pâteuse
Diagnostic
Le diagnostic de GUN repose sur l’examen clinique.
Diagnostic différentiel
- Gingivostomatite herpétique primaire
- Gingivite desquamative
- Agranulocytose
- Neutropénie cyclique
- Leucémie
- Carence en acide ascorbique et gingivite
Traitement
Traitements initiaux courants
- Procéder au débridement sous anesthésie locale.
- Éliminer la pseudomembrane à l’aide de boulettes de coton trempées dans la chlorhexidine.
- Donner au patient des instructions précises en matière d’hygiène buccodentaire, incluant l’utilisation d’un rince-bouche antibactérien sur ordonnance : chlorhexidine 0,12 %, 2 fois par jour.
- Prescrire des analgésiques pour soulager la douleur : ibuprofène 400 à 600 mg, 3 fois par jour.
- Donner au patient des conseils portant notamment sur une bonne alimentation, l’hygiène buccodentaire, l’apport approprié en liquide et le renoncement au tabac.
- Prescrire des antibiotiques si le patient est immunodéprimé (p. ex. sida, leucémie, neutropénie cyclique) ou dans le cas d’une atteinte systémique avec fièvre, malaise et adénopathie.
- Faire une évaluation parodontale complète après la résolution de l’atteinte aigüe.
-
Antibiotiques recommandés en présence de signes d’atteinte systémique :
- Amoxicilline, 250 mg, 3 fois par jour pendant 7 jours; ou
- Métronidazole, 250 mg, 3 fois par jour pendant 7 jours.
-
Évaluer les effets du traitement après 24 heures, puis tous les 2 jours jusqu’à la résolution des signes et des symptômes et au rétablissement de la fonction et de l’état des gencives (ill. 3 et 4).
- Les papilles tronquées résiduelles sont plus sensibles à l’aggravation de la perte d’attache clinique. Évaluer la possibilité d’un traitement chirurgical à ces endroits.
- Il est possible que certains sites ne répondent pas au traitement; ces sites peuvent se caractériser par une récurrence ou la destruction progressive de l’attache gingivale et de l’attache parodontale.
- Parmi les causes de non-résolution, mentionnons le défaut d’éliminer les causes de l’irritation, un débridement incomplet, une erreur de diagnostic, la non-observance du traitement par le patient ou une atteinte systémique sous-jacente.
- D’autres consultations ou traitements médicaux ou dentaires pourraient être indiqués chez les patients qui ne répondent pas au traitement. Enfin, comme ces affections peuvent avoir une tendance à récidiver, de fréquents traitements parodontaux de maintien et une hygiène buccodentaire rigoureuse sont essentiels.
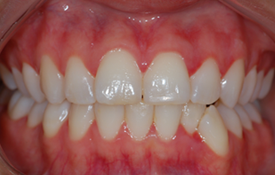 Ill. 3 : Aspect 24 h après le traitement, montrant une diminution des contours érythémateux et de l’œdème.
Ill. 3 : Aspect 24 h après le traitement, montrant une diminution des contours érythémateux et de l’œdème.
 Ill. 4 : Vue de plus près, 24 h après le traitement.
Ill. 4 : Vue de plus près, 24 h après le traitement.
Conseils
- Si l’infection n’est pas traitée, elle peut entraîner une destruction rapide du parodonte (parodontite ulcérative nécrosante) et peut même se propager, sous la forme de stomatite nécrosante ou de noma, dans les tissus adjacents des joues, des lèvres ou des os de la mâchoire.
- Même si la GUN s’accompagne d’une perte d’attache clinique, la résolution après le traitement (détartrage et surfaçage radiculaire périodiques et utilisation régulière d’un rince-bouche antimicrobien) est rapide et la régénération des tissus interdentaires atteints est possible.
LES AUTEURES
Ressources suggérées :
- Carranza N. Carranza’s Clinical Periodontology. 11th ed. St. Louis: Saunders, 2012. p.97-101,181.
- Corbet EF. Diagnosis of acute periodontal lesions. Periodontol 2000. 2004;34:204-16.
- Novak MJ. Necrotizing ulcerative periodontitis. Ann Periodontol. 1999;4(1):74-8.


