Body
Chéilite angulaire
- Inflammation aux commissures de la bouche, qui se caractérise par des fissures, une desquamation, de l’érythème et la formation de croûtes (ill. 1).
- La cause est habituellement multifactorielle; l’affection peut être due à une infection primaire ou à des causes non infectieuses telles qu’une irritation mécanique, une carence nutritionnelle ou d’autres troubles dermatologiques.
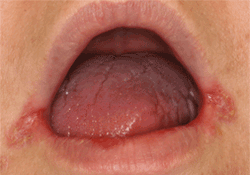 Ill. 1. Manifestation typique de la chéilite angulaire, avec érythème, formation de croûtes et légères fissurations, bilatéralement aux commissures de la bouche.
Ill. 1. Manifestation typique de la chéilite angulaire, avec érythème, formation de croûtes et légères fissurations, bilatéralement aux commissures de la bouche.
Présentation
Population
- Personnes présentant des plis ou des rides abondants dans les coins de la bouche
-
Personnes portant des prothèses et chez qui la dimension verticale d’occlusion est réduite
- La salive s’accumule dans les fissures, créant ainsi un milieu humide chronique propice aux infections par Candida albicans, Staphylococcus aureus ou Streptococcus (rares)
- Personnes atteintes de maladies systémiques sous-jacentes, notamment de troubles endocriniens (p. ex. diabète), de troubles immunologiques (p. ex. infection par le VIH), de carences nutritionnelles, de tumeurs malignes hématologiques ou d’affections malignes des organes pleins
Signes
- Présence de lésions fissurées et squameuses rouges, habituellement bilatérales, aux commissures de la bouche
Symptômes
- Douleur pouvant varier d’asymptomatique à intense
- Brûlure
- Irritation
- Prurit
Investigation
- Si le patient porte des prothèses : Les prothèses sont-elles stables et confortables? La dimension verticale d’occlusion est-elle adéquate?(Des prothèses mal ajustées peuvent causer la formation de plissements qui créent un milieu propice à la manifestation de la chéilite angulaire.)
- Le patient a-t-il tendance à se lécher les lèvres ou les commissures de la bouche?
- Y a-t-il eu récemment changement dans la qualité de la salive du patient ou dans la quantité produite?
- Le patient ressent-il des brûlures dans la bouche ou a-t-il remarqué une altération du goût – des signes qui pourraient indiquer une infection fongique buccale généralisée? Dans l’affirmative, il pourrait s’agir d’une réinfection.
- Demander au patient s’il y a eu des changements récents dans sa pharmacothérapie sur ordonnance (y compris la prise d’antibiotiques), qui pourraient expliquer cet état.
-
Obtenir des antécédents dentaires et médicaux complets.
- Savoir reconnaître les réactions qui pourraient laisser croire à des affections systémiques sous-jacentes susceptibles de nécessiter un examen plus poussé.
- Évaluer la stabilité des troubles médicaux présents.
- Le tabagisme peut être un facteur de prédisposition.
- Si une investigation plus poussée est indiquée, demander des cultures cytologiques ou des analyses de laboratoire pour exclure des facteurs de prédisposition localisés ou systémiques.
Diagnostic
Le diagnostic de chéilite angulaire repose sur l’observation clinique de fissures érythémateuses aux commissures de la bouche.
Diagnostic différentiel
- Dermatite de contact
- Chéilite actinique
Traitement
Traitements initiaux courants
-
Faire une évaluation initiale des facteurs de prédisposition localisés :
- Évaluation des prothèses
- Évaluation de l’hygiène buccodentaire
- Évaluation de l’hygiène de la prothèse
- Problèmes localisés des glandes salivaires
- Infection fongique intra-buccale
-
Prescrire un onguent ou une crème topique :
- Prescrire habituellement un agent topique associant un antifongique et un antibactérien (p. ex. nystatine et mupirocine); envisager l’utilisation d’un onguent associant antifongique, antibactérien et glucocorticostéroïde (p. ex. onguent Viaderm-K.C.®) comme solution de rechange.
- Appliquer une mince couche sur les commissures de la bouche, 2 à 3 fois par jour pendant 2 semaines.
- Conseiller aux patients de changer de brosse à dents au début du traitement, car leur brosse à dents pourrait être contaminée.
- Instaurer un traitement approprié en présence d’une infection fongique intra-buccale.
Suivi
Suivi recommandé après 2 semaines :
- Si le problème a été résolu : poursuivre la surveillance.
- Si le problème n’a pas été résolu : envisager la prescription d’un antifongique systémique approprié.
- Si l’on soupçonne une affection systémique : diriger le patient vers son médecin de premier recours pour une évaluation ou une prise en charge plus poussée.
LES AUTEURS
Ressources suggérées
- Neville BW, Damm DD, Allen CM, Bouquot JE. Erythematous candiasis. In: Oral and Maxillofacial Pathology. 3rd ed. St. Louis: Saunders Elsevier; 2009. p. 214, 216–17.
- Farah CS, Lynch N, McCullough MJ. Oral fungal infections: an update for the general practitioner. Aust Dent J. 2010;55(Suppl 1):48–54.
- Giannini PJ, Shetty KV. Diagnosis and management of oral candidiasis. Otolaryngol Clin N Am. 2011;44(1):231–40.
- Park KK, Brodell RT, Helms SE. Angular cheilitis, part 1: local etiologies. Cutis. 2011;87(6):289–95.
- Park KK, Brodell RT, Helms SE. Angular cheilitis, part 2: nutritional, systemic and drug-related causes and treatment. Cutis. 2011;88(1):27–32.
- Sharon V, Fazel N. Oral candidiasis and angular cheilitis. Dermatol Ther. 2010;23(3):230–42.



