Présentation du cas
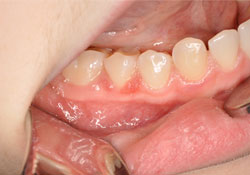
Une fille de 14 ans a été référée à un cabinet privé de chirurgie buccale et maxillofaciale pour une lésion gingivale d’apparence papillaire au niveau de la gencive buccale de la région prémolaire inférieure droite (ill. 1). La lésion a été découverte de façon fortuite lors d’un examen de routine effectué par le dentiste généraliste de la patiente. Les antécédents médicaux de la patiente ne présentaient aucune particularité : elle ne fumait pas, ne prenait aucun médicament et n’avait pas d’allergies. L’examen intra-oral a permis de constater une lésion érythémateuse, molle à la palpation et mesurant moins de 1 cm sur la gencive au buccal de la dent 45. Aucune autre lésion n’était présente lors de l’examen intra-oral.
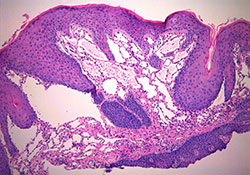
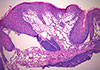
Une biopsie excisionnelle a été effectuée le jour même de la consultation. Le spécimen a été placé immédiatement dans une solution de formol 10 % et envoyé pour examen histologique. La microscopie nous a permis d’apprécier des fragments tissulaires caractérisés par un épithélium pavimenteux stratifié recouvrant un tissu conjonctif montrant des vaisseaux de formes et de tailles variées. L’épithélium de surface présentait des ondulations dues à l’infiltration du tissu épithélial par les vaisseaux lymphatiques (ill. 2).
Quel est le diagnostic?
Le diagnostic différentiel de cette lésion inclus le xanthome verruciforme, lequel a été éliminé grâce à l’analyse histopathologique. L’examen microscopique du xanthome verruciforme met en évidence une hyperplasie épithéliale avec la présence d'histiocytes spumeux (cellules xanthomes) dans la partie superficielle du tissu conjonctif, entre les pédicelles d’insertion (rete pegs). Une autre entité, l’hyperplasie gingivale spongiotique juvénile localisée aurait pu faire partie du diagnostic différentiel par ses caractérisitiques cliniques. Cependant, l'histopathologie démontrant un épithélium hyperplasique, une spongiose significative et un infiltrat inflammatoire mixte dans le chorion ne correspond pas à l'image microscopique du cas présenté.
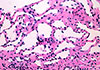
L’origine lymphatique des vaisseaux a été confirmée par l’absence d’érythrocytes dans leur lumière (ill. 3). Ces informations ont permis de conclure à un diagnostic de lymphangiome.
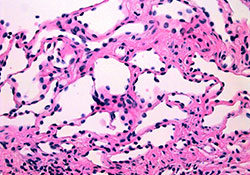 Ill. 3 : Une magnification plus importante du tissu conjonctif met en évidence les nombreux vaisseaux lymphatiques. (H&E, magnification ×40).
Ill. 3 : Une magnification plus importante du tissu conjonctif met en évidence les nombreux vaisseaux lymphatiques. (H&E, magnification ×40).
Les lymphangiomes sont des malformations bénignes des vaisseaux lymphatiques1,2. Ces anomalies développementales se produisent à partir d’un segment de tissu lymphatique ayant la capacité de proliférer indépendamment du système lymphatique2-4. Dans la cavité buccale, ces malformations congénitales sont rares5,6. Les deux tiers (2/3) antérieurs de la langue est le site le plus fréquent des malformations lymphatiques orales2,4-9. D’autres sites intra-oraux plus rarement atteints sont les muqueuses buccales, les lèvres, le palais mou et dur, le plancher de la bouche, le coussin rétromolaire, les amygdales et la gencive4,6-8. Dans la littérature, peu de cas de malformations lymphatiques sont rapportés sur les tissus gingivaux.
Revue de la littérature
Jusque dans les années 1900, les malformations lymphatiques étaient considérées comme étant de nature néoplasique10. De nos jours, celles-ci sont considérées comme des anomalies bénignes congénitales rares6,7,10 et sont typiquement diagnostiquées durant l’enfance5,7,9,10. Les lymphangiectasies acquises sont un type particulier de malformations lymphatiques se développant à la suite d’une infection ou d’une chirurgie ayant interféré avec le drainage lymphatique régional1,3,4.
Le premier cas de malformation lymphatique a été décrit par Redenbacher en 182810. Près de 15 ans plus tard, Wernher proposa le terme hygrome pour nommer ce type de lésion. Il a par la suite élaboré une classification histologique des lymphangiomes grâce à un système comprenant trois catégories : capillaires (simplex), caverneux et kystiques (lymphangiomes kystiques)10. Bien qu’elle soit arbitraire, cette classification est encore utilisée par certains auteurs2 – bien que d’autres suggèrent d’utiliser le terme malformation lymphatique10.
Un autre système de classification divise les malformations lymphatiques en deux catégories : les malformations lymphatiques microkystiques et les macrokystiques. Les malformations microkystiques incluent les lymphangiomes simplex et les lymphangiomes circonscrits7,11, tandis que les malformations macrokystiques comprennent les lymphangiomes caverneux et les lymphangiomes kystiques,11. Certains auteurs suggèrent cependant que la variation histologique des différents types de malformations lymphatiques peut être attribuée à la localisation anatomique, rendant ainsi la classification histologique de peu d’intérêt1,4.
Les lymphangiomes ont une prédilection marquée pour la tête et le cou, ces localisations représentant de 50 % à 75 % des cas2,7. Bien que les malformations lymphatiques sont toujours présentes à la naissance, elles peuvent ne pas être identifiables cliniquement jusqu’à ce que leur développement ou une complication les rendent plus évidentes11. Les premiers symptômes peuvent se manifester à la suite d’une infection, d’un saignement ou d’une fuite de lymphe11. Environ 50 % des lymphangiomes sont visibles à la naissance et jusqu’à 90 % le sont à l’âge de 2 ans2. Avant l’âge de 10 ans, 95 % des lymphangiomes buccaux sont présents5.
Les malformations lymphatiques sont moins communes vers la fin de l’enfance et rares chez l’adulte7. Les hommes et les femmes sont affectés également7,9. Les dimensions des malformations lymphatiques peuvent varier de la taille d’un capillaire à plusieurs centimètres7. Les lymphangiomes caverneux, contrairement aux lymphangiomes kystiques, sont plus souvent rencontrés dans la cavité buccale2. Le tissu conjonctif et les muscles squelettiques de la cavité buccale limitent l’expansion des vaisseaux2.
De façon générale la lésion est superficielle et sa surface prend l’aspect d’une grappe de vésicules translucides, comparable à du pouding au tapioca ou à des œufs de grenouille2. Une hémorragie secondaire dans les espaces lymphatiques peut contribuer à la coloration pourpre de ces vésicules2,3. L’apparence clinique de la surface de la lésion est secondaire aux nombreuses cavités bordées de minces murs et aux vaisseaux dilatés directement sous la muqueuse7. Les lésions plus profondes se présentent comme des masses mal définies2.
Les malformations lymphatiques intra-orales sont extrêmement rares sur les tissus gingivaux5-7. Kalpidis et ses collègues7 ont rapporté un cas de malformation lymphatique microkystique superficielle solitaire, confinée à la gencive. Selon ces auteurs, il s’agirait du premier cas rapporté dans la littérature. Trois autres cas de lymphangiomes confinés à la gencive ont été décrits1,4,8, mais ceux-ci étaient bilatéraux.
De petits lymphangiomes de moins de 1 cm peuvent être observés sur la crête alvéolaire chez environ 4 % des nouveau-nés de race noire2. Ces lésions sont souvent bilatérales sur la crête mandibulaire. Elles sont deux fois plus fréquentes chez les hommes que chez les femmes. La plupart se résorberaient spontanément puisqu’ils ne sont pas observés chez l’adulte. Selon certains auteurs, les lymphangiomes congénitaux de la crête alvéolaire observés chez les nouveau-nés afro-américains sont une lésion distincte4.
Le traitement usuel des malformations lymphatiques est l’excision chirurgicale2,10. L’ablation de ces lésions requiert une marge de résection raisonnablement large, car une ablation superficielle résulte fréquemment en une récidive7. Toutefois, d’autres modalités thérapeutiques incluent une excision chirurgicale conservatrice suivie par un examen périodique – afin de surveiller l’apparition de lésions récidivantes1–, un suivi actif sans traitement7 ou une ablation avec un laser Nd-YAG5 ou au dioxyde de carbone6. L’excision complète est parfois impossible en raison de la taille de la lésion ou de sa proximité avec des structures vitales2. En raison de leur nature infiltrante, les lymphangiomes caverneux de la cavité buccale ont un taux de récurrence particulièrement élevé2. Le pronostic est bon pour la majorité des patients atteints de malformations lymphatiques. Néanmoins, les larges lésions du cou ou de la langue peuvent dans certains cas résulter en une obstruction des voies respiratoires et même entraîner la mort2.
Conclusion
Bien que les malformations lymphatiques gingivales solitaires soient des lésions très rares, le cas présenté dans cet article démontre qu’elles doivent faire partie intégrante du diagnostic différentiel d’une lésion gingivale d’aspect vésiculaire.
LES AUTEURS
Références
- McDaniel RK, Adcock JE. Bilateral symmetrical lymphangiomas of the gingiva. Oral Surg Oral Med Oral Pathol .1987;63(2):224-7.
- Soft Tissue Tumors. In: Neville BW, Damm DD, Allen CA, Bouquot J. Oral and Maxillofacial Pathology (2nd ed). Philadelphia: WB Saunders; 2002. p. 475-7.
- Urs AB, Shetty D, Praveen Reddy B, Sikka S. Diverse clinical nature of cavernous lymphangioma: report of two cases. Minerva Stomatol. 2011;60(3):149-53.
- Motahhary P, Sarrafpour B, Abdirad A. Bilateral symmetrical lymphangiomas of the gingiva: case report. Diagn Pathol. 2006;1:9.
- Tasar F, Tumer C, Sener BC, Sencift K. Lymphangioma treatment with Nd-YAG laser. Turk J Pediatr. 1995;37(3):253-6.
- Aciole GT, Aciole JM, Soares LG, Santos NR, Santos JN, Pinheiro AL. Surgical treatment of oral lymphangiomas with CO2 laser: report of two uncommon cases. Braz Dent J. 2010;21(4):365-9.
- Kalpidis CD, Lysitsa SN, Kolokotronis AE, Samson J, Lombardi T. Solitary superficial microcystic lymphatic malformation (lymphangioma circumscriptum) of the gingiva. J Periodontol. 2006;77(10):1797-1801.
- Josephson P, van Wyk CW. Bilateral symmetrical lymphangiomas of the gingiva. A case report. J Periodontol. 1984;55(1):47-8.
- Connective Tissue Lesions. In: Sapp JP, Eversole LR, Wysocki GP. Contemporary oral and maxillofacial pathology. St. Louis (MO): Mosby; 2004. p. 287-329.
- Naidu SI, McCalla MR. Lymphatic malformations of the head and neck in adults: A case report and review of the literature. Ann Otol Rhinol Laryngol. 2004;113(3 Pt 1):218-22.
- Davies D, Rogers M. Morphology of lymphatic malformations: a pictorial review. Australas J Dermatol. 2000;41(1):1-5; quiz 6-7.
| Gallery of all Figures in article | ||
|
|
|