Fracture radiculaire d'une incisive primaire
Blessure d'une incisive primaire consécutive à un traumatisme. Un diagnostic de fracture radiculaire devrait toujours être confirmé à l'aide de radiographies dentaires.
Tableau clinique
Population
- L'incidence de traumatisme de dents primaires est plus élevée alors que la coordination motrice est encore en développement, soit vers l'âge de 2 à 3 ans.
Sièges et causes probables
- Les incisives en protrusion sont plus à risque de subir un traumatisme dentoalvéolaire.
- Les fractures radiculaires de la dentition primaire sont peu fréquentes. Les luxations sont quant à elle davantage fréquentes en raison de la plasticité de l'os alvéolaire.
Signes
- Le fragment coronaire fracturé peut être absent, mobile ou déplacé, tout comme il peut présenter une mobilité physiologique normale.
Symptômes
- Le patient peut ou non ressentir de la douleur.
- Fermer la bouche en occlusion est impossible ou cause de la douleur lorsque le fragment coronaire est déplacé ou mobile.
Investigation
-
Obtenir des antécédents médicaux complets :
- Noter toute affection systémique qui pourrait avoir une incidence sur le traitement (p. ex. diathèse hémorragique, immunodépression, troubles convulsifs, cardiopathies congénitales, prise de médicaments, allergies médicamenteuses).
- Selon les informations reçues, consulter un médecin ou référer pour traitement, au besoin.
- Obtenir des antécédents dentaires complets, incluant un historique de tout traumatisme dentaire ou buccofacial.
-
S'il y a traumatisme :
- Noter quand, où et comment l'accident s'est produit.
- Demander si des personnes ont été témoins de l'accident.
- Demander au patient s'il a été traité avant d'arriver au cabinet dentaire.
-
Réaliser un examen extra-buccal :
- Si possible, prendre des photographies afin de documenter les blessures.
- Mesurer les blessures à l'aide d'une règle ou sonde parodontale et noter leurs dimensions.
- Palper les maxillaires supérieur et inférieur afin de vérifier qu'il n'y ait pas de fracture.
- Noter l’étendue du mouvement mandibulaire et la sensibilité, la tuméfaction, le claquement ou le crépitement de l'ATM.
- Palper le cou afin de vérifier s'il y a douleur ou raideur, le noter le cas échéant.
-
Réaliser un examen intra-buccal (ill. 1) :
- Si possible, prendre des photographies afin de documenter les blessures.
- Mesurer les blessures des tissus mous et noter leurs dimensions. Examiner toutes les dents pour vérifier si des traumatismes sont présents.
- Vérifier l'occlusion afin d'exclure la possibilité de fracture mandibulaire.
- Vérifier si des signes cliniques d'une nécrose pré-existante sont présents (c.-à-d. parulis et fistules).
-
Réaliser un examen radiographique (ill 2) :
-
Radiographie occlusale : utiliser un film de taille 2 et exposer à 60o comme s'il s'agissait d'un film d'occlusion.
- Pour confirmer la fracture radiculaire : des expositions à d'autres angles peuvent être nécessaires si le fragment coronaire n'est pas déplacé
- Pour confirmer ou infirmer des signes radiologiques de nécrose préexistante
-
Radiographie des tissus mous : temps d'exposition équivalent au ¼ d'une radiographie rétroalvéolaire.
- Pour confirmer qu'il n'y a pas de matière étrangère ou de fragments dentaires dans les lèvres ou joues, s'il y a lacérations intra-buccales
-
Radiographie occlusale : utiliser un film de taille 2 et exposer à 60o comme s'il s'agissait d'un film d'occlusion.
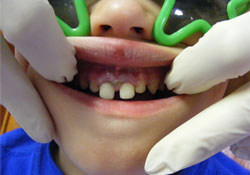 Ill. 1 : Photographie montrant un déplacement et de la mobilité des fragments coronaires des dents 51 et 61 à la suite de fractures radiculaires du tiers moyen (voir ill. 2). Les fragments coronaires ont été extraits et les fragments radiculaires laissés in situ.
Ill. 1 : Photographie montrant un déplacement et de la mobilité des fragments coronaires des dents 51 et 61 à la suite de fractures radiculaires du tiers moyen (voir ill. 2). Les fragments coronaires ont été extraits et les fragments radiculaires laissés in situ.
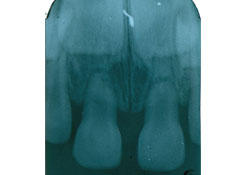 Ill. 2 : Radiographie prise par le dentiste traitant tout juste après le traumatisme, avant que le patient soit dirigé vers l’hôpital pour enfants de sa région. Aucune des dents traumatisées ne présente de signes radiologiques de caries préexistantes ou de nécrose.
Ill. 2 : Radiographie prise par le dentiste traitant tout juste après le traumatisme, avant que le patient soit dirigé vers l’hôpital pour enfants de sa région. Aucune des dents traumatisées ne présente de signes radiologiques de caries préexistantes ou de nécrose.
Diagnostic
Un diagnostic de fracture radiculaire est établi en fonction des résultats radiologiques.
- Films d'occlusion : fracture radiculaire visible, plus fréquente dans le tiers moyen ou apical
Diagnostic différentiel
- Avulsion ou intrusion complète, si le fragment coronaire n'est pas cliniquement visible
- Luxation, si le fragment coronaire est déplacé
- Subluxation, si le fragment coronaire est mobile mais pas déplacé
- Commotion, si le fragment coronaire n'est ni mobile ni déplacé
Traitement
Traitements initiaux
-
Référer immédiatement le patient au service d'urgence d'un hôpital s'il présente un ou plusieurs des signes et symptômes ci-dessous, puisqu'ils pourraient être indicatifs d'une blessure à la tête ou à la moelle épinière :
- Évanouissement
- Douleur ou raideur ou cou ou à la tête
- Engourdissement d'une quelconque partie du corps
- Nausée ou vomissement
- Somnolence ou vision trouble
-
Traiter le patient selon l'état du fragment coronaire.
Le fragment coronaire est absent- Envisager la prise de radiographies thoraciques afin de vérifier si le patient a aspiré le fragment coronaire, si celui-ci ne peut être trouvé.
- Ne pas réimplanter le fragment coronaire.
-
Laisser le fragment radiculaire apical se résorber, sauf si :
- la dent était nécrosée avant même la blessure
- le fragment apical peut facilement être extrait
- Extraire le fragment coronaire.
-
Laisser le fragment radiculaire apical se résorber, sauf si :
- la dent était nécrosée avant même la blessure
- le fragment apical peut facilement être extrait avec un davier ou des élévateurs
- Si le fragment coronaire n'est que légèrement déplacé, les lignes directrices de l'International Association of Dental Traumatology suggèrent le repositionnement manuel sans jumelage.
- Aucun traitement n'est requis – surveiller seulement.
- Suturer les lacérations intra-buccales au besoin.
-
Discuter des séquelles possibles.
-
Incisive primaire traumatisée :
- Nécrose : dent décolorée (non pathognomonique d'une nécrose), tuméfaction intra-buccale ou extra-buccale, mobilité accrue
-
Dent permanente de succession :
- Aucun trouble de développement (hypoplasie de l'émail ou hypocalcification) n'est à prévoir.
- Troubles de l'éruption : une éruption retardée ou un chemin d'éruption altéré sont possibles, bien que peu probables.
-
Perte d'espace dans le sextant antérieur si le fragment coronaire est manquant ou extrait :
- Perte d'espace maxillaire : risque minime de perte d'espace si les canines primaires ont fait éruption et que la longueur de l'arche antérieur est établie. La perte d'espace est plus fréquente chez les enfants ayant des comportements actifs de succion non alimentaire.
- Perte d'espace mandibulaire : risque élevé de perte d'espace, à moins que la dent soit presque exfoliée.
-
Incisive primaire traumatisée :
Suivi
-
Le fragment coronaire est absent ou a été extrait
- Examens clinique et radiographique annuels jusqu'à l'éruption de la dent de succession
-
Le fragment coronaire présente une mobilité physiologique ou a été repositionné
- Examen clinique : 1 semaine après la blessure, puis 6 à 8 semaines plus tard
- Examens clinique et radiographique annuels jusqu'à l'éruption de la dent de succession
Si des signes radiologiques ou des signes et symptômes cliniques de nécrose ou de troubles de l'éruption sont observés lors du suivi, il est indiqué de pratiquer une extraction.
Conseils
- Demander au patient d’opter pour une diète molle durant 10 à 14 jours et de se brosser les dents avec une brosse à poils souples après chaque repas.
- Utiliser un rince-bouche à base de chlorhexidine (sans alcool si possible) 2 fois par jour durant 1 à 2 semaines.
- Contacter le cabinet dentaire si de la douleur ou des signes de nécrose apparaissent entre les visites de suivi.
L’auteure
Ressources suggérées
- Malmgren B, Andreasen JO, Flores MT, Robertson A, DiAngelis AJ, Andersson L, et al. Malmgren B, Andreasen JO, Flores MT, Robertson A, DiAngelis AJ, Andersson L, et al. 3. Injuries in the primary dentition. Dent Traumatol. 2012;28(3): 174-82.
- American Academy of Pediatric Dentistry.Policies and Guidelines. Guideline on Management of Acute Dental Trauma [version 2011; consulté le 2013 mai 7]. Disponible au : www.aapd.org/policies/.
- University Hospital of Copenhagen and the International Association of Dental Traumatology. The Dental Trauma Guide. Primary Teeth; Root Fracture [consulté le 2013 mai 7]. Disponible au : www.dentaltraumaguide.org/Primary_Root_fracture_Description.aspx.
- Dean JA, Avery DR, McDonald RE. Chapter 21. In: McDonald and Avery’s Dentistry for the Child & Adolescent. 9th ed. Maryland Heights (MO): Mosby; 2011.
- Casamassimo PS, Fields HW, McTigue DJ, Nowak A. Chapter 15. In: Pediatric Dentistry: Infancy through Adolescence. 5th ed. Elsevier; 2013.
- Andreasen JO, Andreasen FM. Essentials of Traumatic Injuries to the Teeth: A Step-by-Step Treatment Guide. 2nd ed. Oxford (UK): Blackwell Publishing; 2000.

