Correction
Une erreur s’est glissée dans une posologie présentée à la section « Traitement » de la version originale. La version corrigée indique maintenant : Valacyclovir 1000 mg ou 1 G (voie orale, 3 fois par jour pendant 7 jours).
Zona aigu touchant le nerf trijumeau
Le zona buccofacial aigu (zona) est une maladie virale aigüe qui touche le nerf trijumeau (cinquième nerf crânien). Cette affection virale est causée par la réactivation du virus varicelle-zona (VZV), resté inactif dans le ganglion de la racine du nerf trijumeau depuis la manifestation clinique de la varicelle ou l'exposition à cette maladie. Cette réactivation peut être due à une immunodépression ou être reliée à l'âge.
Tableau clinique
Population
- Personnes de 60 à 70 ans (6 à 7 cas pour 1 000 années-personnes) et personnes âgées de plus de 80 ans (plus de 10 cas pour 1 000 années-personnes)
- Patients immunodéprimés plus jeunes
- Aux États-Unis, le zona aigu touche plus d'un million de personnes chaque année
- L'incidence de l'infection par le zona est de 3 à 4 cas pour 1 000 années-personnes
- L'atteinte du nerf trijumeau survient dans environ 10 à 15 % de tous les cas de zona aigu
Signes
- Le plus souvent, l'atteinte se situe au niveau de la branche ophtalmique (V1) du nerf trijumeau.
- Des vésicules se forment le long de la trajectoire du dermatome (ill. 1).
- Les macules et papules se transforment en vésicules et en pustules qui se dessèchent et forment une croûte après 5 à 7 jours.
- Dans la cornée, les vésicules peuvent causer une ulcération.
- Maladie de Ramsay Hunt, qui s'accompagne d'une paralysie faciale, d'une agueusie, de la formation d'aphtes buccaux et d'éruptions cutanées dans le conduit auditif du côté atteint. L'ulcération de la muqueuse buccale peut aussi faire partie du tableau clinique de la maladie de Ramsay Hunt, qu'elle soit déclarée ou non.
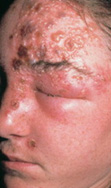 Ill. 1 : Zona aigu touchant les branches ophtalmique et maxillaire du nerf trijumeau.
Ill. 1 : Zona aigu touchant les branches ophtalmique et maxillaire du nerf trijumeau.
(Réimprimé avec l'autorisation de Buttaravoli P. Herpes Zoster (Shingles). In: Buttaravoli P. Minor Emergencies: Splinters to Fractures. 2e éd. Philadelphie (PA): Mosby Elsevier; 200711).
Symptômes
- Démangeaisons, picotements ou douleur au niveau de l'éruption cutanée
- Sensation de brûlure ou de picotement (paresthésie/dysesthésie) du côté atteint du visage, y compris la cavité buccale
- Douleur vive, en coup de poignard, provoquée par un toucher léger (allodynie)
- Réponse prolongée ou exagérée à une sensation douloureuse (hyperalgie/hyperesthésie)
- Douleur odontogène causée par la branche maxillaire (V2) et mandibulaire (V3)
Investigation
- Recueillir les antécédents détaillés du patient, y compris ses antécédents de varicelle ou de zona aigu. Si le patient mentionne des antécédents d'infection par le virus varicelle-zona, prendre en note ce qui suit :
- emplacement des lésions
- présence de lésions au niveau des dermatomes
- symptômes associés aux lésions
- zones gâchettes qui exacerbent la douleur
- lésions ne traversant pas la ligne médiane
- enflure du côté atteint
- Déterminer le type de douleur ressentie (c.-à-d. paresthésie, dysesthésie, allodynie et hyperalgie).
- Rechercher la présence d'une tuméfaction du côté atteint.
- Prescrire des analyses de laboratoire, par exemple l'épreuve d'immunofluorescence directe pour détecter les antigènes du VZV ou la réaction en chaîne de la polymérase (PCR) à la recherche d'ADN du VZV dans les cas d'éruptions atypiques.
Diagnostic
Un diagnostic de zona aigu peut être posé sur la base des antécédents médicaux du patient et des observations cliniques, telles que la présence de phlyctènes et de tuméfactions, ainsi que des résultats des analyses de laboratoire.
Les éruptions cutanées unilatérales (d'un côté seulement de la ligne médiane) et les phlyctènes sont des signes clés pour exclure le diagnostic de zona touchant le nerf trijumeau.
Diagnostic différentiel
- Virus de l'herpès simplex
- Érésipèle
- Pemphigoïde
- Pemphigus vulgaire
- Paralysie de Bell
- Névralgie du trijumeau
- Algie post-zostérienne
Traitement
Traitements initiaux courants
- Diriger le patient vers un médecin de première ligne pour la prescription d'un traitement antiviral :
- Acyclovir 800 mg (voie orale, 5 fois par jour pendant 7 à 10 jours)
- Famciclovir 500 mg (voie orale, 3 fois par jour pendant 7 jours)
- Valacyclovir 1000 mg ou 1 G (voie orale, 3 fois par jour pendant 7 jours).
- Brivudine 125 mg (voie orale, une fois par jour pendant 7 jours; usage non autorisé au Canada)
-
Le soulagement de la douleur est l'un des facteurs les plus importants dans la prise en charge du zona aigu. Toujours envisager de prescrire des anticonvulsivants pour traiter les états associés à une douleur neuropathique, car les patients ne réagissent pas bien aux analgésiques puissants comme les opioïdes.
- Gabapentine 600 à 900 mg (voie orale, 1 fois par jour pendant 10 jours) ou 300 mg (voie orale, 2 à 3 fois par jour pendant 10 jours)
- Prégabaline 75 mg (voie orale, 2 fois par jour pendant 10 jours)
- Nortriptyline 25 mg (voie orale, 1 fois par jour au coucher; augmenter la dose de 25 mg tous les 2 à 3 jours, selon la tolérance)
- Amitriptyline 25 mg (voie orale, 1 fois par jour au coucher; augmenter la dose de 25 mg tous les 2 à 3 jours, selon la tolérance)
- Oxycodone 5 mg (voie orale, 4 fois par jour pendant 10 jours)
- Tramadol 50 mg (voie orale, 2 fois par jour pendant 10 jours)
Autres traitements
- Les corticostéroïdes se sont révélés efficaces pour réduire la durée de la douleur chez les patients âgés.
Selon les réactions du patient, certains praticiens prescrivent également des anesthésiques topiques pour soulager la douleur :
- Benzocaïne en crème (appliquer sur la zone atteinte, de 2 à 4 fois par jour)
- Lidocaïne en crème (appliquer sur la zone atteinte, de 2 à 4 fois par jour)
- Crème EMLA® (appliquer sur la zone atteinte, de 2 à 4 fois par jour)
Complications
- La complication la plus fréquente du zona aigu est l'évolution de la maladie en une phase prolongée, connue sous le nom d'algie post-zostérienne. Cette algie post-zostérienne pose parfois un défi diagnostique, car la neuropathie persiste après la résolution des lésions de la peau ou de la muqueuse.
- D'autres complications moins répandues incluent l'encéphalite, le zona ophtalmique avec hémiparésie controlatérale différée, la myélite et la rétinite associée au VZV.
Conseils aux praticiens
Recommander aux patients de recevoir le vaccin contre le zona (Zostavax®). Les Centers for Disease Control and Prevention (CDC) recommandent en effet que les personnes de 60 ans et plus reçoivent le vaccin, qu'elles aient ou non déjà été exposées au VZV. Le vaccin peut par ailleurs être administré dès l'âge de 50 ans. Le vaccin réduirait l'incidence du zona de 48 %; il est toutefois moins efficace chez les patients immunodéprimés.
Précautions relatives au vaccin contre le zona
- Si le patient présente les signes et les symptômes du zona, attendre que l'infection virale disparaisse, puis envisager la vaccination pour prévenir la réapparition du zona.
- Zostavax® ne devrait pas être administré aux enfants ou aux patients qui sont atteints d'allergies connues, qui sont immunodéprimés ou qui suivent un traitement contre le cancer, ni aux femmes enceintes.
- Après l'administration du vaccin, des rougeurs et des lésions ressemblant à des éruptions cutanées peuvent apparaître près du point d'injection.
Les auteurs
Ressources suggérées
- Gross G, Schöfer H, Wassilew S, Friese K, Timm A, Guthoff R, et al. Herpes zoster guideline of the German Dermatology Society (DDG). J Clin Virol. 2003;26(3):277-89.
- Donahue JG, Choo PW, Manson JE, Platt R. The incidence of herpes zoster. Arch Intern Med. 1995;155(15):1605-9.
- Cohen JI. Herpes zoster. N Engl J Med 2013;369(18):1766-7.
- nbsp; American Academy of Orofacial Pain. In: de Leeuw R, Klasser GD, editors. Orofacial Pain. Guidelines for Assessment, Diagnosis, and Management. 5th ed. Chicago: Quintessence; 2013.
- Sampathkumar P, Drage LA, Martin DP. Herpes zoster (shingles) and postherpetic neuralgia. Mayo Clin Proc. 2009;84(3):274-80.
- Bowsher D. The effects of pre-emptive treatment of postherpetic neuralgia with amitriptyline: a randomized, double-blind, placebo-controlled trial. J Pain Symptom Manage. 1997;13(6):327-31.
- van Wijck AJ, Opstelten W, Moons KG, van Essen GA, Stolker RJ, Kalkman CJ, et al. The PINE study of epidural steroids and local anaesthetics to prevent postherpetic neuralgia: a randomised controlled trial. Lancet. 2006;367(9506):219-24.
- Dworkin RH, Johnson RW, Breuer J, Gnann JW, Levin MJ, Backonja M, et al. Recommendations for the management of herpes zoster. Clin Infect Dis. 2007;44(Suppl 1): S1-26.
- Langan SM, Smeeth L, Margolis DJ, Thomas SL. Herpes zoster vaccine effectiveness against incident herpes zoster and post-herpetic neuralgia in an older US population: a cohort study. PLoS Med. 2013;10(4): e1001420.
- Harpaz R, Ortega-Sanchez IR, Seward JF. Advisory Committee on Immunization Practices (ACIP) Centers for Disease Control and Prevention (CDC). Prevention of herpes zoster: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2008;57(RR-5):1-30; quiz CE2-4.
- Buttaravoli PM. Minor emergencies: splinters to fractures. 2nd ed. Philadelphia (PA): Mosby/Elsevier; 2007.


