Avantages cliniques de l'utilisation d'antimicrobiens pour la santé buccodentaire

Dans ce numéro du JADC Express, le Dr Christopher McCulloch, professeur et directeur du Matrix Dynamics Group à la Faculté de médecine dentaire de l'Université de Toronto, souligne 3 articles qui évaluent les avantages des antimicrobiens pour la santé buccodentaire, en se basant sur l'amélioration de certains résultats cliniques.
Introduction
Idéalement, les mesures efficaces d'hygiène buccodentaire devraient favoriser une élimination complète des bactéries qui s'accumulent dans les biofilms dentaires. Ce résultat est toutefois difficile à obtenir, et ce pour diverses raisons qui ont trait notamment à l'accessibilité limitée que procurent les traitements classiques dispensés à l'aide d'instruments à main ou à ultrasons. Les mesures antimicrobiennes, comme l'antibiothérapie systémique ou locale ou les antiseptiques buccaux, peuvent aider à réduire le réservoir de pathogènes favorisant la parodontite et d'autres complications médicales. Les avantages cliniques de ces mesures sont examinés dans les 3 articles qui suivent.
La revue systématique réalisée par Zandbergen et coll. (2012) montre que l'administration d'antibiotiques systémiques, en complément du détartrage et du surfaçage radiculaire (DSR), peut améliorer le traitement de la parodontite chronique en réduisant la profondeur des poches parodontales (PPP) et en améliorant le niveau d'attache clinique (NAC). Goodson et coll. (2012) examinent pour leur part les effets et les interactions de 3 traitements d'appoint du DSR, dont l'administration d'antibiotiques systémiques et locaux. Enfin, dans leur étude sur des patients à l'unité des soins intensifs, Ozçaka et coll. (2012) montrent que l'application d'un antiseptique buccal peut réduire l'apparition de la pneumonie sous ventilation assistée.
|



|
Antibiothérapie systémique
Zandbergen D, Slot DE, Cobb CM, Van der Weijden FA. The clinical effect of scaling and root planning and the concomitant administration of systemic amoxicillin and metronidazole: a systematic review. J Periodontol. 2012; May 21. (Epub, version imprimée à paraître)
L'accès à la version intégrale de cet article est expiré.
Perle clinique du JADC : L'administration d'antibiotiques systémiques, en complément de traitements mécaniques complets, devrait être envisagée pour le traitement de la parodontite chronique, mais cette mesure devrait se limiter aux patients pour qui le risque d'évolution de la maladie est élevé.
Points clés :
-
Chez les patients atteints de parodontite chronique, il arrive que le DSR utilisé comme méthode de débridement sous-gingival ne suffise pas à éliminer complètement les biofilms bactériens qui favorisent l'apparition de maladies parodontales.
-
En plus du DSR, une thérapie antimicrobienne d'appoint a été proposée comme moyen relativement peu coûteux d'améliorer les résultats cliniques et de réduire le besoin de pratiquer d'autres traitements.
-
Vingt-sept études, évaluant les effets cliniques de l'administration concomitante systémique d'amoxicilline et de métronidazole en complément du DSR pour le traitement de la parodontite, ont répondu aux critères d'inclusion de cette revue systématique.
-
Les principaux résultats indiquent que l'antibiothérapie utilisée comme traitement d'appoint du DSR a donné de meilleurs résultats cliniques que le DSR seul1 : une diminution de 1,43 mm de la PPP et un gain de 0,94 mm du NAC ont été observés dans l'ensemble de la bouche, les changements les plus marqués ayant été obtenus lorsque la profondeur des poches était
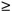 7 mm (réduction de 3,72 mm de la PPP et gain moyen de 2,6 mm du NAC). 7 mm (réduction de 3,72 mm de la PPP et gain moyen de 2,6 mm du NAC).
Pourquoi recommander cet article : Cet article décrit l'utilisation d'une puissante polyantibiothérapie et fournit des données qui montrent que l'efficacité du détartrage et du surfaçage radiculaire pourrait être améliorée par une antibiothérapie appropriée. Les revues systématiques peuvent être particulièrement utiles pour guider la prise de décisions cliniques, car, lorsque ces revues sont bien exécutées et qu'elles portent sur des études utiles, elles fournissent des données globales sur les effets d'un traitement qui peuvent être plus fiables que celles d'une seule étude.
|



|
Antibiothérapie systémique et locale
Goodson JM, Haffajee AD, Socransky SS, Kent R, Teles R, Hasturk H et coll. Control of periodontal infections: a randomized controlled trial I. The primary outcome attachment gain and pocket depth reduction at treated sites. J Clin Periodontol. 2012; 39: 526-36. doi: 10.1111/j.1600-051X.2012.01870.x. Epub 2012 Apr 18.
L'accès à la version intégrale de cet article est expiré.
Perle clinique du JADC : L'administration systémique concomitante d'amoxicilline et de métronidazole en complément du DSR peut être bénéfique pour les patients qui présentent une parodontite modérée, en favorisant l'amélioration du NAC ou une réduction de la PPP.
Points clés :
-
Les auteurs ont analysé les données de 187 patients atteints de parodontite modérée sur une période de 24 mois, afin d'examiner les effets de différentes thérapies parodontales (administration systémique concomitante d'amoxicilline et de métronidazole; administration locale de tétracycline ou lambeau de Widman modifié), utilisées en complément du DSR.
-
Les avantages de l'antibiothérapie d'appoint ont varié selon la période d'application du traitement : à 3 mois, les antibiotiques systémiques ou la tétracycline administrée localement n'ont pas été plus bénéfiques que le DSR, en termes de réduction de la PPP ou de gain du NAC. À 6 mois, toutefois, un gain significatif du NAC a été observé chez les patients sous antibiothérapie systémique, et un gain de 0,5 mm était toujours présent à 24 mois.
-
La chirurgie parodontale et l'antibiothérapie systémique ont réduit considérablement la PPP à 24 mois.
-
En revanche, l'antibiothérapie locale n'a pas eu d'effet additif significatif sur le gain du NAC ou la réduction de la PPP.
-
Selon une étude à plan factoriel ayant évalué les interactions entre les traitements, les traitements d'appoint n'ont eu que des effets additifs, et aucun effet de synergie ou d'antagonisme n'a été observé.
Pourquoi recommander cet article : Cet article rend compte d'une étude randomisée contrôlée intéressante et bien conçue, et soulève des inquiétudes quant au manque d'efficacité des antibiotiques appliqués localement durant les procédures visant à améliorer le niveau d'attache gingivale. Il convient de préciser que la randomisation pour la répartition des patients entre les groupes expérimentaux et les évaluations masquées peuvent aider à réduire les problèmes de biais associés aux études cliniques.
|

|
Chlorhexidine
Ozçaka O, Başoğlu OK, Buduneli N, Taşbakan MS, Bacakoğlu F, Kinane DF. Chlorhexidine decreases the risk of ventilator-associated pneumonia in intensive care unit patients: a randomized clinical trial. J Periodont Res. 2012; Feb 29. doi: 10.1111/j.1600-0765.2012.01470.x. (Epub, version imprimée à paraître)
L'accès à la version intégrale de cet article est expiré.
Perle clinique du JADC : L'application buccale de chlorhexidine (CHX) 0,2 %, 4 fois par jour à l'aide de bâtonnets, peut être un moyen efficace de réduire les bactéries pathogènes présentes dans les biofilms buccaux et de réduire ainsi sensiblement l'apparition de la pneumonie sous ventilation assistée (PVA) chez les patients sous ventilation assistée admis à l'unité des soins intensifs.
Points clés :
-
Selon des études antérieures2,3, la plaque dentaire pourrait être un réservoir de pathogènes pulmonaires qui causent la pneumonie sous ventilation assistée (PVA) chez les patients sous ventilation mécanique à l'unité des soins intensifs.
-
Cette étude – un essai clinique comparatif randomisé en double insu – a comparé l'application buccale de CHX 0,2 %, 4 fois par jour à l'aide de bâtonnets, à l'application de sérum physiologique (groupe témoin), pour déterminer si la CHX réduisait le risque de PVA chez les patients de l'unité des soins intensifs.
-
Selon les résultats obtenus pour 61 patients, le taux de PVA a été sensiblement plus élevé dans le groupe témoin que dans le groupe CHX (68,8 % contre 41,4 %, respectivement).
-
Aucune différence significative dans les mesures parodontales cliniques n'a toutefois été observée entre les divers groupes, ce qui laisse croire que l'état parodontal clinique influence peu le risque de PVA.
Pourquoi recommander cet article : Le risque de pneumonie est plus élevé chez les patients sous ventilation mécanique à l'unité des soins intensifs, mais l'application de chlorhexidine sur la muqueuse buccale – une mesure facile à gérer en milieu hospitalier – semble réduire le risque de cette très grave infection. Cette étude présente une nouvelle perspective sur l'utilisation de chlorhexidine pour contrôler le présumé microbiote buccal et montre comment cette mesure peut réduire sensiblement le risque d'infections non dentaires.
|

|
Références
-
Cobb CM. Clinical significance of non-surgical periodontal therapy: an evidence-based perspective of scaling and root planing. J Clin Periodontol. 2002; 29:6-16.
-
Scannapieco FA, Stewart EM, Mylotte JM. Colonization of dental plaque by respiratory pathogens in medical intensive care patients. Crit Care Med. 1992; 20:740-45.
-
Fourrier F, Duvivier B, Boutigny H, Roussel-Delvallez M, Chopin C. Colonization of dental plaque: a source of nosocomial infections in intensive care unit patients. Crit Care Med. 1998; 26:301-8.
|
|
|


|
|

|
|
|
|
|
|
|

Le JADC est l'organe officiel de l'Association dentaire canadienne, offrant un dialogue entre l'association nationale et la communauté dentaire. Il sert à publier d'intéressants articles scientifiques et cliniques et à informer les dentistes sur des sujets importants pour la profession.

|
|

|
|

|
|

|
|
Notes et nouvelles
Le JADC tient à remercier chaleureusement les éditeurs des articles sélectionnés qui ont accepté de donner accès gratuitement aux articles intégraux jusqu'au 15 septembre 2012.
Journal of Periodontology
(éditeur : American Academy of Periodontology)
Journal of Clinical Periodontology
(éditeur : Wiley-Blackwell)
Journal of Periodontal Research
(éditeur : Wiley-Blackwell)
|
|
Lisez les petites annonces du JADC
Vous cherchez un emploi? Vous voulez vendre votre cabinet? Les petites annonces permettent de joindre tous les dentistes et étudiants du Canada.
|
|
Passez le mot
Aidez-nous à faire connaître le JADC Express en le présentant à vos collègues et en leur rappelant de nous envoyer leur adresse électronique.
reception@cda-adc.ca
|
|

Congrès canadien de l'ITI
"New Technologies and Best Practices in Implant Dentistry"
21 et 22 septembre
Westin Harbour Castle (Toronto)
Semaine de l'éducation de l'ITI (Toronto)
"Best Practices in Implant Dentistry"
24 au 27 octobre
Holland Bloorview Kids Rehabilitation Hospital (Toronto)
|
|

|
|

|
|


Dr John P. O'Keefe
jokeefe@cda-adc.ca
|
|



