Un homme de 32 ans a été dirigé vers le Département de diagnostic buccal et de radiologie de la Faculté de médecine dentaire d'une université pour l'évaluation d'un saignement gingival. Ses antécédents médicaux ne montraient rien de particulier et le patient ne prenait pas de médicament. L'examen intrabuccal a révélé une importante hyperplasie gingivale (ill. 1a). Les résultats de l'hémogramme n'ont montré aucune anomalie importante, n'indiquant qu'une légère diminution des globules rouges, de l'hémoglobine et de l'hématocrite et une légère élévation des lymphocytes. Afin de faire une analyse plus poussée et de confirmer ces résultats, d'autres analyses ont été réalisées 2 jours plus tard, cette fois-ci en mesurant également les taux de thyroxine libre (T4) et de thyréostimuline (TSH). Le taux de T4 était faible, mais le taux de TSH était élevé. Les taux d'anticorps anti-thyroperoxydase (titre 1049) et anti-thyroglobuline (titre 1075) étaient également très élevés. À l'échographie, les 2 lobes de la thyroïde étaient plus petits qu'à la normale, les contours étaient lobulés et l'échotexture était pseudo-nodulaire. L'examen extrabuccal montrait un épaississement des cheveux et une pilosité faciale excessive. Le patient a mentionné qu'il avait pris du poids (ill. 1b) et une desquamation de la peau était visible dans son dos (ill. 1c). Une biopsie simple des gencives suivie d'un examen histopathologique a été pratiquée.
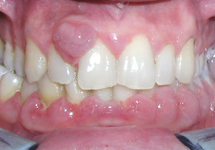 Ill. 1a : La photographie d'un homme de 32 ans au moment de la consultation montre une importante hyperplasie gingivale. Les tissus gingivaux entre les dents 11 et 12 ressemblent à un épulis.
Ill. 1a : La photographie d'un homme de 32 ans au moment de la consultation montre une importante hyperplasie gingivale. Les tissus gingivaux entre les dents 11 et 12 ressemblent à un épulis.
 Ill. 1b : L'examen extrabuccal montre une pilosité faciale excessive.
Ill. 1b : L'examen extrabuccal montre une pilosité faciale excessive.
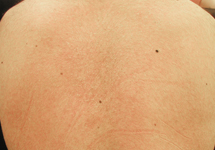 Ill. 1c : Desquamation apparente dans le dos du patient.
Ill. 1c : Desquamation apparente dans le dos du patient.
Quel est le diagnostic?
Diagnostic différentiel
L'hyperplasie gingivale a été associée à divers facteurs, notamment à des médicaments, à l'inflammation et à des troubles systémiques.
Au cours des dernières années, la liste des médicaments ayant un lien avéré avec ce type d'hypertrophie gingivale s'est allongée. La liste inclut des anticonvulsivants, de puissants immunosuppresseurs et certains antihypertenseurs. Le fait que la phénytoïne, la cyclosporine et les inhibiteurs calciques sont tous des antagonistes du calcium laisse croire à une pathogénie commune de l'hyperplasie gingivale associée à ces médicaments1.
L'hyperplasie gingivale peut aussi se manifester lorsque des microorganismes présents dans la plaque bactérienne à la surface des dents envahissent la crevasse gingivale. Les tissus gingivaux atteints sont œdémateux et de consistance molle et un sondage léger peut provoquer un saignement2,3.
Plusieurs troubles systémiques peuvent causer une hyperplasie gingivale. Par exemple, chez les patients atteints de leucémie monocytaire, lymphoblastique ou myéloblastique aiguë, les tissus gingivaux peuvent être tuméfiés, œdémateux, mous et sensibles au toucher et ils ont tendance à saigner facilement.
L'inflammation de la plaque dentaire qui mène à une hyperplasie gingivale peut aussi être associée à certains états hormonaux (p. ex., grossesse, puberté ou hypothyroïdie) ou nutritionnels (p. ex., carence en vitamine C) ou à une hyperplasie conditionnée non spécifique (p. ex., granulome pyogène)2-6.
De récentes études parodontales ont établi un lien faible à modéré entre des maladies parodontales chez l'humain et certains troubles systémiques comme la thyroïdite de Hashimoto3,5, laquelle est la cause la plus fréquente de l'hypothyroïdie primitive. Parmi les troubles médicaux associés à l'hypothyroïdie, mentionnons l'hypercholestérolémie, l'hyponatrémie et l'anémie. La thyroïdite de Hashimoto peut aussi être associée à d'autres maladies auto-immunes comme l'anémie pernicieuse7.
Les rapports antérieurs sur les manifestations buccales associées à l'hypothyroïdie ne font état que d'un seul cas d'hyperplasie gingivale8. Dans ce cas, les conséquences cliniques de l'altération de la microcirculation gingivale pourraient nuire à la première ligne de défense contre les maladies parodontales. Le contact des lymphocytes et des plasmocytes avec la paroi vasculaire confirme que l'atteinte parodontale est due à des facteurs vasculaires6. Les altérations microvasculaires dans les papilles interdentaires peuvent représenter un déficit des mécanismes locaux de défense parodontale et pourraient donc être associées à une maladie parodontale3.
Diagnostic formel et traitement
Une fibromatose gingivale a été diagnostiquée chez ce patient sur la base de ses antécédents médicaux et des manifestations cliniques. Les résultats de l'échographie et les taux d'anticorps anti-thyroperoxydase et anti-thyroglobuline ont également mené à un diagnostic de thyroïdite de Hashimoto. Plus particulièrement, le patient ne prenait aucun médicament qui aurait pu provoquer cette tuméfaction des gencives. De plus, l'hypertrophie gingivale était localisée, le patient avait pris du poids et on observait chez lui un accroissement de la pilosité faciale et un épaississement des cheveux. La desquamation de la peau est une autre caractéristique clinique diagnostique. La formule sanguine complète indiquait une anémie et des taux anormaux de T4 et de TSH. Enfin, l'échotexture pseudo-nodulaire de la thyroïde à l'échographie et l'élévation des taux d'anticorps anti-thyroperoxydase et anti-thyroglobuline, observées chez ce patient, sont caractéristiques de la thyroïdite de Hashimoto.
Un traitement associant la prise de lévothyroxine sodique (0,1 mg par jour) pour l'hypothyroïdie et de vitamine B12 (1000 µg par mois) pour l'anémie a été institué. Au moment de la rédaction de cet article, à la fin de 2011, le patient prenait toujours ces médicaments. Aucun traitement parodontal n'a été pratiqué. Deux mois après le diagnostic, l'état de la thyroïde du patient était revenu à la normale et une rémission gingivale a été observée (ill. 2). Durant l'examen de suivi après un an, une rémission totale de l'hyperplasie gingivale a été notée (ill. 3). À cette date, le détartrage avait été le seul traitement parodontal effectué. Après un an d'hormonothérapie, le poids du patient était revenu à la normale (ill. 4).
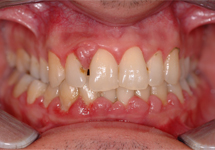 Ill. 2 : Après 2 mois d'hormonothérapie sans traitement parodontal, une rémission gingivale a été observée.
Ill. 2 : Après 2 mois d'hormonothérapie sans traitement parodontal, une rémission gingivale a été observée.
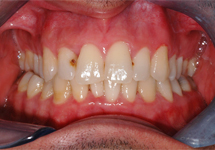 Ill. 3 : Après un an, une rémission complète de l'hyperplasie gingivale a été observée.
Ill. 3 : Après un an, une rémission complète de l'hyperplasie gingivale a été observée.
 Ill. 4 : Après un an d'hormonothérapie, le poids du patient était revenu à la normale.
Ill. 4 : Après un an d'hormonothérapie, le poids du patient était revenu à la normale.
Conclusion
Les dentistes devraient être conscients du lien qui peut exister entre l'hyperplasie gingivale cliniquement observable et l'hypothyroïdie. Les patients qui présentent cette association de symptômes devraient être dirigés vers une clinique d'endocrinologie afin qu'un diagnostic formel puisse être établi pour prévenir les complications possibles d'une hypothyroïdie non maîtrisée.
LES AUTEURS
Références
- Dongari-Baqtzoglou A; Research, Science and Therapy Committee, American Academy of Periodontology. Drug-associated gingival enlargement. J Periodontol. 2004;75(10):1424-31.
- Kinane DF, Marshall GJ. Periodontal manifestations of systemic disease. Aust Dent J. 2001;46(1):2-12.
- Persson RE, Hollender LG, MacEntee MI, Wyatt CC, Kiyak HA, Persson GR. Assessment of periodontal conditions and systemic disease in older subjects. J Clin Periodontol 2003;30(3): 207-213.
-
Laine MA. Effect of pregnancy on periodontal and dental health. Acta Odontol Scand. 2002;60(5):257-64.
- Teng YT, Taylor GW, Scannapieco F, Kinane DF, Curtis M, Beck JD, et al. Santé parodontale et troubles systémiques. J Can Dent Assoc. 2002;68(3):188-92..
- Scardina GA, Messina P. Modifications of interdental papilla microcirculation: a possible cause of periodontal disease in Hashimoto's thyroiditis? Ann Anat. 2008;190(3):258-63. Epub 2008 Mar 4.
- Danese MD, Powe NR, Sawin CT, Ladenson PW. Screening for mild thyroid failure at the periodic health examination: a decision and cost-effectiveness analysis. JAMA. 1996;276(4):285-92
- Chaikin BS. Report of a case of fibromatosis of the gingivae associated with a hypothyroidism. Periodontics. 1965;3(6):306-9.
