Voir le courrier touchant cet article.
SOMMAIRE
L’hydroxyde de calcium est une base forte qui est très utilisée en endodontie et qui peut causer des dommages irréversibles aux tissus vivants avec lesquels elle entre en contact. Nous présentons le premier cas d’une dentiste ayant accidentellement reçu des éclaboussures d’hydroxyde de calcium dans l’œil durant un traitement endodontique. Après s’être lavé abondamment les yeux à l’eau courante pendant plusieurs minutes, la dentiste a été traitée à l’hôpital dans les 30 minutes suivant l’accident. La brûlure causée par la solution basique a toutefois provoqué une perte de vision dans l’œil atteint. La patiente a dû retourner plusieurs fois à l’hôpital pour le traitement d’un abcès et d’une infection fongique de la cornée. De plus, elle a dû subir à trois reprises une ablation de la chéloïde qui s’était formée entre le globe oculaire et la paupière. L’hydroxyde de calcium peut causer la cécité s’il vient en contact avec les yeux. Les cliniciens doivent donc prendre les précautions qui s’imposent pour prévenir cette grave complication et, lorsqu’un accident survient, il est important qu’un lavage efficace des yeux soit effectué.
L’hydroxyde de calcium est largement utilisé comme médicament intracanalaire dans les traitements de canal, la forme la plus répandue et la plus efficace étant l’hydroxyde de calcium en suspension aqueuse. Ce produit détruit un large spectre de bactéries, demeure actif durant une longue période et doit son effet antibactérien à son pH élevé (12–13)1-4. L’application d’hydroxyde de calcium au-delà du canal radiculaire cause toutefois des lésions tissulaires. De Bruyne et coll.5 et Bramante et coll.6 ont décrit des cas où l’extension du pansement intracanalaire d’hydroxyde de calcium dans les tissus périradiculaires et les tissus mous, à la suite de la perforation iatrogène des incisives supérieures, avait causé une importante nécrose des gencives et de la muqueuse buccale. Sharma et coll.7 ont décrit 2 cas où de l’hydroxyde de calcium a été injecté dans une artère par le système radiculaire de canaux situés au niveau du maxillaire supérieur. Dans les 2 cas, cette agression a causé de graves signes cliniques, dont une nécrose de la muqueuse gingivale, de la muqueuse buccale et de la peau. Ahlgren et coll.8 ont observé une paresthésie du nerf dentaire inférieur causée par l’introduction de pâte d’hydroxyde de calcium dans le canal dentaire inférieur. Fava9 a toutefois décrit un cas de surobturation d’hydroxyde de calcium dans le sinus maxillaire qui a eu des effets bénéfiques : 3 mois après l’incident, le patient n’avait aucun symptôme bien qu’une masse dans le sinus était visible à la radiographie. Récemment, une autre étude10 a décrit un cas de nécrose cutanée dans la zone sous-orbitaire gauche avec hypoesthésie concomitante du nerf sous-orbitaire et du nerf mentonnier (syndrome de Nicolau), après l’injection d’hydroxyde de calcium durant un traitement endodontique.
Nous décrivons ici le cas d’une dentiste qui a perdu la vue dans un œil après avoir reçu accidentellement des éclaboussures d’un pansement intracanalaire d’hydroxyde de calcium durant un traitement de canal. Pour autant que nous le sachions, aucun cas similaire n’avait encore été rapporté.
Étude de cas
Une dentiste a reçu accidentellement des éclaboussures d’hydroxyde de calcium dans l’œil durant l’exécution d’un traitement endodontique en conditions d’asepsie sur une deuxième prémolaire inférieure. Cet accident s’est produit alors que la dentiste tentait d’appliquer un pansement intracanalaire à l’hydroxyde de calcium (Calasept, Scania Dental, Suède) directement à partir d’une seringue avec aiguille. Constatant que l’aiguille était obstruée, la dentiste a voulu examiner de près la perméabilité de l’aiguille; elle a retiré ses lunettes de protection puis a appuyé sur le piston de la seringue. La préparation à l’intérieur de la seringue a été projetée directement dans l’œil gauche de la dentiste, causant une vive sensation immédiate de brûlure. La dentiste a immédiatement rincé son œil à l’eau du robinet pendant plusieurs minutes et, durant cette procédure, elle a ressenti une vive sensation désagréable de déchirure dans la poitrine, irradiant dans les épaules et au maxillaire inférieur. La patiente s’est rendue à l’hôpital avec de l’aide et elle a été traitée environ 30 minutes après l’incident. Le traitement à l’hôpital a consisté à retirer l’hydroxyde de calcium encore présent dans le sac conjonctival et ses fornix, à continuer de rincer le sac conjonctival avec du chlorure de sodium à 0,9 %, à injecter du sang de la patiente sous la conjonctive et à neutraliser l’hydroxyde de calcium au moyen d’édétate de sodium, conformément au protocole thérapeutique.
L’examen ophtalmique a révélé l’absence de sécrétion lacrymale, un raccourcissement du sac conjonctival (adhérence entre la conjonctive palpébrale et la conjonctive oculaire), une tuméfaction des conjonctives palpébrale et oculaire et des tissus brûlés. La cornée était profondément brûlée et avait une apparence opaque comparable à la porcelaine. La coloration cornéenne à la fluorescéine a été positive, indiquant des dommages à la cornée. L’absence de translucidité de la cornée a rendu impossible l’examen clinique des autres sections de l’œil.
Les symptômes de douleur thoracique évoquaient un diagnostic d’infarctus du myocarde, qui a été confirmé par les éléments diagnostiques cardiaques. Les traitements cardiaques et ophtalmologiques ont été amorcés simultanément. Malgré une pharmacothérapie oculaire conservatrice intensive, la brûlure chimique a causé la formation d’adhérences oculo-palpébrales; les adhérences entre les conjonctives oculaire et palpébrale ont également rendu le sac conjonctival peu profond. La brûlure a causé une perte de vision dans l’œil atteint. La dentiste est retournée à l’hôpital à plusieurs reprises pour le traitement d’un abcès et d’une infection fongique de la cornée (ill. 1). Elle a également dû subir à trois reprises une ablation de la chéloïde s’étant formée entre le globe oculaire et la paupière ainsi qu’une plastie de la conjonctive.
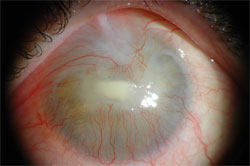 Ill. 1 : Photographie d’une ulcération cornéenne en voie de guérison. Située dans le centre de la cornée, l’ulcération touche les vaisseaux se développant dans la région du limbe cornéen et formant un joint vers le centre de la cornée. La cornée est entièrement opaque.
Ill. 1 : Photographie d’une ulcération cornéenne en voie de guérison. Située dans le centre de la cornée, l’ulcération touche les vaisseaux se développant dans la région du limbe cornéen et formant un joint vers le centre de la cornée. La cornée est entièrement opaque.
Discussion
Les lésions oculaires d’origine chimique, causées par l’exposition à des acides et des alcalis (bases), forment le type le plus répandu de brûlure oculaire. En général, les brûlures par des alcalis sont plus graves que celles causées par des acides, car les alcalis peuvent rapidement traverser la cornée, pénétrer dans la chambre antérieure de l’œil (en 5 à 15 minutes) et endommager l’iris, le corps ciliaire, le cristallin et le réseau trabéculaire11-13. Les dommages par des alcalis comprennent la saponification des membranes cellulaires, la mort cellulaire et la perturbation de la matrice extracellulaire. De plus, la destruction tissulaire causée par les alcalis à l’intérieur de l’œil peut se poursuivre pendant plusieurs jours. Le taux de pénétration varie en fonction du type d’alcalis, l’hydroxyde d’ammonium étant l’un des alcalis qui pénètrent le plus rapidement; viennent ensuite l’hydroxyde de sodium, l’hydroxyde de potassium, l’hydroxyde de calcium et l’hypochlorite de sodium. Bien que l’hydroxyde de calcium pénètre plus lentement que plusieurs autres alcalis, il cause rapidement une saponification des membranes et les particules de savon ainsi créées ont tendance à s’accumuler dans les fornix, qui deviennent un réservoir propice à la poursuite des lésions14,15.
Cette étude de cas porte sur une dentiste qui a perdu complètement la vue dans un œil après avoir reçu des éclaboussures d’hydroxyde de calcium dans cet œil. Pour autant que nous le sachions, il s’agit du premier cas de lésion oculaire d’origine chimique causée par l’hydroxyde de calcium utilisé en endodontie. Ingram16 a toutefois signalé un cas de brûlure cornéenne causée par des éclaboussures d’une solution d’hypochlorite de sodium à 5,25 % dans l’œil d’un patient durant un traitement endodontique. Dans ce dernier cas, l’hypochlorite n’a causé qu’un léger œdème de la conjonctive et la perte de cellules épithéliales dans la cornée et, 2 jours après l’accident, le patient était asymptomatique et semblait complètement rétabli. Dans le cas présent, toutefois, la dentiste a subi des lésions importantes et a perdu la vue dans l’œil atteint. Ceci est probablement attribuable au fait que l’hydroxyde de calcium n’a pas été éliminé efficacement sur les lieux de l’incident, sans doute parce que l’hydroxyde de calcium a été piégé dans les tissus saponifiés, de sorte qu’il a été difficile de le retirer des récessus de l’œil. Pour assurer une élimination efficace, il faut retourner complètement la paupière, ce qui a été fait trop tard pour cette patiente. Le retrait mécanique des particules dans l’œil a été fait à l’hôpital, 30 minutes après le traumatisme.
Les substances alcalines peuvent traverser la cornée, pénétrer dans la chambre antérieure de l’œil et causer en quelques minutes une destruction irréversible des structures plus profondes de l’œil. Il est donc très important que le personnel de la santé reçoive la formation nécessaire pour savoir comment retourner la paupière et assurer un lavage complet de l’œil dans les minutes qui suivent un accident. Selon les plus récentes lignes directrices, l’œil doit être lavé pendant plusieurs minutes avec une solution saline ou l’eau du robinet et un spécialiste devrait être consulté dès que le lavage de l’œil est terminé.
Conclusion
Cette étude de cas souligne l’importance de prendre des précautions spéciales durant l’utilisation d’hydroxyde de calcium – un traitement endodontique courant – afin d’éviter une contamination des yeux pouvant causer la cécité. Le patient et le fournisseur de soins devraient tous deux porter un protecteur oculaire, par exemple des lunettes ou un masque protecteur dentaire. Si de l’hydroxyde de calcium pénètre dans l’œil, une inversion de la paupière devrait être pratiquée sur-le-champ et l’œil devrait être lavé abondamment, puis un ophtalmologiste devrait être consulté sans tarder.
