Sommaire
Nous décrivons le cas d'un garçon de 8 ans chez qui une excroissance cuspidienne associée à une incisive centrale supérieure permanente avait été diagnostiquée par erreur comme une dent surnuméraire. Nous soulignons l'importance d'un diagnostic exact et précoce dans de tels cas et discutons du diagnostic et des stratégies de planification du traitement.
Introduction
L'excroissance cuspidienne est une anomalie relativement rare, qui peut se présenter de multiples façons dans les dents primaires et permanentes. Les caractéristiques morphologiques, telles que les puits, fissures et sillons accessoires entre la cuspide et la dent, augmentent le risque de carie et soulignent l'importance de mesures préventives précoces. Nous décrivons dans cet article un cas d'excroissance cuspidienne qui avait été diagnostiquée par erreur comme une mésiodens en éruption et qui a donné lieu à une tentative infructueuse d'extraction de ce qu'on croyait être une dent surnuméraire. Ce cas souligne l'importance de poser un diagnostic exact et précoce d'une excroissance cuspidienne afin de pouvoir instaurer une prise en charge appropriée.
Étude de cas
Un garçon de 8 ans, atteint d'arthrite idiopathique juvénile et avec des antécédents de sténose du pylore durant la première enfance, a été dirigé vers le service de dentisterie pédiatrique d'un hôpital pédiatrique de soins tertiaires pour l'«extraction d'une mésiodens en forme de cheville, qui avait fait éruption sur la face linguale de la dent 21 en éruption». Dans sa demande de consultation, le dentiste indiquait que la tentative d'extraction avait échoué parce que l'enfant «était très agité». Selon les parents du garçon, le comportement agité de l'enfant était dû au fait que l'anesthésie locale avait été inefficace.
La dent était asymptomatique et ni le patient ni les parents n'avaient d'inquiétudes particulières. L'anamnèse faisait mention d'une réhabilitation dentaire complète réalisée sous anesthésie générale à l'âge de 3 ans pour le traitement d'une cellulite faciale du côté gauche consécutive à un abcès périapical et à une forme grave de carie de la petite enfance. Une radiographie occlusale prise à ce moment (ill. 1) montrait un surplus de structure dentaire au centre de la couronne de la dent 21, qui n'avait pas encore fait éruption. Il était toutefois impossible de déterminer à la radiographie s'il s'agissait d'une mésiodens ou d'une excroissance cuspidienne, même si le sac folliculaire et la papille semblaient liés. L'excès de structure dentaire semblait être une excroissance cuspidienne.
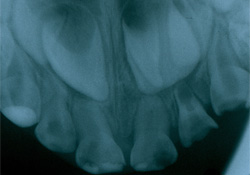 Ill. 1 : Radiographie occlusale prise 5 ans plus tôt, montrant une zone radio-opaque surplombant la dent 21 qui n'avait pas encore fait éruption.
Ill. 1 : Radiographie occlusale prise 5 ans plus tôt, montrant une zone radio-opaque surplombant la dent 21 qui n'avait pas encore fait éruption.
Examen clinique
L'examen a révélé que le patient était au stade de dentition mixte et présentait une relation molaire de classe II d'Angle, un surplomb vertical de 40 % et un surplomb horizontal de 5 mm. Aucune carie ni aucun abcès n'ont été détectés.
La dent 21 en éruption partielle était en position buccale par rapport à la dent 11 et présentait sur sa face linguale une cuspide pyramidale accessoire qui mesurait 7 mm (direction inciso-gingivale) sur 4,5 mm (direction mésio-distale) et 3,5 mm (direction bucco-linguale) (ill. 2 à 4). La cuspide accessoire était fusionnée à la dent 21 à 2 endroits, soit : sur le bord incisif de la dent 21 et en position sous-gingivale, à la jonction amélocémentaire. La soie dentaire pouvait passer sans difficulté entre les 2 points fusionnés (ill. 5). Les résultats du test de vitalité au froid, du test de percussion et de la palpation étaient tous dans les normales. La mobilité physiologique de la dent était normale et la dent bougeait comme un tout avec l'excroissance cuspidienne. On a donc conclu que la pulpe de la dent était saine. En excursion latérale gauche, la face mésiale de la cuspide accessoire entrait en contact avec la dent 31 et ne causait aucune interférence occlusale; l'attrition de l'émail sur la face mésio-linguale de la cuspide accessoire était minimale. La dent 31 ne présentait pas d'attrition ou de mobilité importante et n'était pas sensible à la percussion.
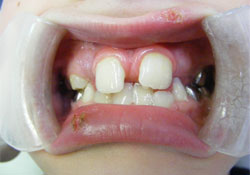 Ill. 2 : Photographie intrabuccale de face du patient en occlusion montrant l'excroissance cuspidienne sur la dent 21.
Ill. 2 : Photographie intrabuccale de face du patient en occlusion montrant l'excroissance cuspidienne sur la dent 21.
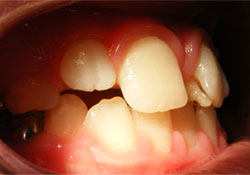 Ill. 3 : Photographie intrabuccale de profil du patient en occlusion montrant l'excroissance cuspidienne sur la dent 21 venant en contact avec la dent 31.
Ill. 3 : Photographie intrabuccale de profil du patient en occlusion montrant l'excroissance cuspidienne sur la dent 21 venant en contact avec la dent 31.
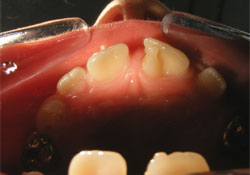 Ill. 4 : Photographie occlusale intrabuccale de l'excroissance cuspidienne sur la dent 21.
Ill. 4 : Photographie occlusale intrabuccale de l'excroissance cuspidienne sur la dent 21.
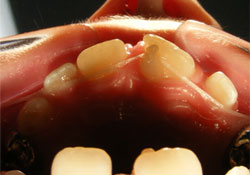 Ill. 5 : Photographie occlusale intrabuccale montrant la soie dentaire passant entre les deux zones fusionnées entre la face linguale de la dent 21 et l'excroissance cuspidienne.
Ill. 5 : Photographie occlusale intrabuccale montrant la soie dentaire passant entre les deux zones fusionnées entre la face linguale de la dent 21 et l'excroissance cuspidienne.
Examen radiographique
Deux radiographies rétroalvéolaires ont été prises à des angles horizontaux différents pour faciliter le diagnostic clinique (ill. 6). L'apex de la dent 21 était ouvert, ce qui correspondait au stade de développement dentaire du patient. L'excroissance cuspidienne était composée d'émail, de dentine et de pulpe. Sur les 2 radiographies, la dent 21 et l'anomalie semblaient fusionnées. La dent 21 ne présentait aucun signe radiographique de pathologie.
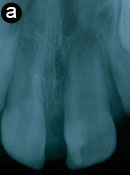
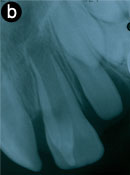
Ill. 6 : Radiographies rétroalvéolaires de l'excroissance cuspidienne sur la dent 21. a) Une zone radio-opaque en forme de V se superpose à la couronne de la dent 21. b) Un angle horizontal légèrement différent montre qu'il n'y a qu'une seule racine, ce qui permet de faire la distinction entre l'anomalie et une mésiodens.
Diagnostic et traitement
Un diagnostic d'excroissance cuspidienne associée à l'incisive centrale supérieure gauche permanente a été posé. Comme la dent 21 était asymptomatique et saine sur les plans clinique et radiographique, un plan de traitement conservateur axé sur la prévention de la carie a été adopté. Les mesures d'hygiène buccodentaire ont été expliquées et une démonstration a été faite en utilisant une brosse Proxabrush et de la soie dentaire entre les deux zones fusionnées de l'excroissance cuspidienne. Les effets de la présence d'une excroissance cuspidienne ont été expliqués aux parents et au patient, à qui l'on a également souligné l'importance de faire un suivi clinique et radiographique régulier pour déceler tout signe de progression de l'attrition, de carie ou de nécrose et suivre le développement physiologique de la racine de la dent 21.
Suivi
Un mois plus tard, le patient est revenu pour un examen de suivi. La pulpe de la dent 21 était toujours saine; la dent demeurait asymptomatique et aucun signe de progression de l'attrition n'était visible sur la face mésio-linguale de l'excroissance cuspidienne. L'hygiène buccodentaire s'était améliorée et l'accumulation de plaque dans le sillon lingual était minimale. Il a été décidé de faire un suivi clinique et radiographique de la dent tous les 6 mois.
Six mois après l'évaluation initiale, la cuspide linguale présentait des signes de progression de l'attrition. Notre plan à ce stade-ci est de commencer un meulage sélectif périodique de la cuspide accessoire et d'appliquer un vernis au fluorure. Les objectifs visés par le traitement sont les suivants : obtenir une inclinaison symétrique des dents 21 et 11 et une occlusion atraumatique avec la dent 31 et prévenir toute autre attrition qui pourrait causer une exposition de la pulpe et une perte de vitalité.
Discussion
L'excroissance cuspidienne, ou dens evaginatus, est une anomalie de forme qui se définit comme la présence d'une structure accessoire en forme de cuspide sur la couronne d'une dent antérieure1-10. Cette cuspide se compose d'émail et de dentine avec un degré variable d'extension pulpaire4-6,9,11. Selon la littérature, la prévalence de cette anomalie varie de 1 % à 8 %1,3,6,7. On ignore l'étiologie de l'excroissance cuspidienne, mais on croit que des facteurs génétiques et environnementaux influenceraient l'anatomie des dents durant le stade de morphodifférenciation de l'odontogenèse2,4-6,8,9,11. Cette anomalie est plus fréquente chez les patients atteints du syndrome de Rubinstein–Taybi, du syndrome de Mohr, de chondrodysplasie, d'incontinentia pigmenti achromians et du syndrome de Sturge–Weber-Krabbe2,4-6,8,9,11,12. Parmi les cas déclarés, 75 %8 touchent la dentition permanente. Cette anomalie est associée, par ordre décroissant, aux incisives latérales supérieures, aux incisives centrales supérieures, aux incisives inférieures et aux canines supérieures6. Dans la dentition primaire, ce sont les incisives centrales supérieures qui sont le plus souvent atteintes6.
Les excroissances cuspidiennes varient quant à leur taille, à leur forme, à leur structure et à leur emplacement11. La cuspide accessoire se situe le plus souvent sur la face linguale d'une dent antérieure, mais elle peut aussi se trouver sur la face labiale ou encore sur les faces linguale et labiale d'une même dent5-7. En 1996, Hattab et ses collègues10 ont proposé une classification basée sur le degré de formation du cingulum sur les dents antérieures. L'anomalie de type I, ou excroissance cuspidienne, désigne une cuspide en saillie qui s'étend sur au moins la moitié de la distance comprise entre la jonction amélocémentaire et le bord incisif d'une dent antérieure. Le type II, ou demi-excroissance, désigne une cuspide supplémentaire d'une longueur variant de 1 mm à la moitié de la longueur de la face linguale de la dent, entre la jonction amélocémentaire et le bord incisif. Le type III, ou excroissance minimale, désigne une tuméfaction du cingulum sur une dent antérieure1,3,5,9.
Les observations radiologiques associées à une excroissance cuspidienne incluent souvent la présence d'une zone radio-opaque en forme de V, située dans la portion centrale de la couronne et composée d'émail et de dentine. L'extension pulpaire n'est pas toujours visible à la radiographie, mais est souvent présente9. Sur la radiographie d'une dent n'ayant pas fait éruption, l'anomalie peut ressembler à une dent surnuméraire ou à un odontome1-3.
Les excroissances cuspidiennes sont souvent associées à la rétention de plaque, à la formation de caries, à des problèmes parodontaux, à l'irritation des tissus mous, à une interférence occlusale, à une fracture des cuspides, au déplacement de la dent, ainsi qu'à des problèmes d'élocution, de mastication ou d'esthétique1,3,7-9,11. La planification du traitement doit tenir compte de ces complications dentaires.
Cette étude de cas illustre l'importance de poser un diagnostic exact et précoce de l'excroissance cuspidienne, car celle-ci exige un plan de traitement personnalisé. Le plan de traitement approprié devrait mettre l'accent sur la prévention et prévoir un suivi clinique et radiographique régulier et aussi, dans la mesure du possible, l'application au moment de l'éruption de la dent d'un scellant sur tous les sillons et fissures susceptibles de favoriser l'accumulation de plaque3,8,9. Dans le cas présent, le scellement du sillon de la dent 21 en éruption aurait nécessité une chirurgie mineure pour permettre la mise en place du scellant à la base du point de fusion sous-gingivale. Or comme cette procédure peut causer des complications parodontales, nous avons opté pour un traitement plus conservateur. Le meulage périodique de la cuspide, qui permet le dépôt de dentine tertiaire, peut aussi être envisagé pour éliminer les interférences occlusales2,3,8,11; ce traitement consiste en une réduction progressive de la cuspide au cours de multiples visites. Lors de chacune de ces visites fixées à intervalles de 6 à 8 semaines, de 1,0 à 1,5 mm de tissus dentaires sont éliminés et un agent désensibilisant (p. ex. un vernis au fluorure) est appliqué sur la surface ainsi préparée2,8,11. Au terme du meulage périodique, toute inclinaison non idéale encore présente sur la dent atteinte peut être corrigée par un traitement orthodontique3-5. L'attrition, la carie ou les deux peuvent causer une nécrose pulpaire. Dans le cas de dents immatures, le fait que l'apex soit ouvert augmente le risque de nécrose pulpaire et complique le traitement endodontique.
Conclusion
Cet article décrit le cas d'une excroissance cuspidienne que l'on croyait être une mésiodens. Il est important de faire une évaluation clinique et radiographique rigoureuse au moment de diagnostiquer une anomalie dentaire, car une erreur de diagnostic pourrait mener à une erreur de traitement qui pourrait avoir une grande importance clinique. Cet article passe en revue les stratégies de diagnostic et les options thérapeutiques dans les cas d'excroissance cuspidienne.
Un traitement conservateur de la dent 21 immature a été réalisé au service de dentisterie pédiatrique d'un hôpital pédiatrique de soins tertiaires. L'importance d'une hygiène buccodentaire rigoureuse a été expliquée à la famille et un calendrier d'examens cliniques et radiographiques réguliers a été établi pour suivre le développement radiculaire et détecter tout signe et symptôme de nécrose pulpaire.
LES AUTEURS
Références
- Hamasha AA, Safadi RA. Prevalence of talon cusps in Jordanian permanent teeth: a radiographic study. BMC Oral Health. 2010;10:6.
- al-Omari MA, Hattab FN, Darwazeh AM, Dummer PM. Clinical problems associated with unusual cases of talon cusp. Int Endod J. 1999;32(3):183-90.
- Bolan M, Gerent Petry Nunes AC, de Carvalho Rocha MJ, De Luca Canto G. Talon cusp: report of a case. Quintessence Int. 2006;37(7):509-14.
- Hattab FN, Othman OM, al-Nimri KS. Talon cusp — clinical significance and management: case reports. Quintessence Int. 1995;26(2):115-20.
- Maroto M, Barbería E, Arenas M, Lucavechi T. Displacement and pulpal involvement of a maxillary incisor associated with a talon cusp: report of a case. Dent Traumatol. 2006;22(3):160-4.
- Neville BW, Damm DD, Allen CM, Bouquot JE. Oral and maxillofacial pathology. 3rd ed. Philadelphia: W.B. Saunders; 2009. p. 79-90.
- Sumer AP, Zengin AZ. An unusual presentation of talon cusp: a case report. Br Dent J. 2005;199(7):429-30.
- Tulunoglu O, Cankala D, Ozdemir RC. Talon's cusp: report of four unusual cases. J Indian Soc Pedod Prev Dent. 2007;25(1)52-5.
- Vardhan TH, Shanmugam S. Dens evaginatus and dens invaginatus in all maxillary incisors: report of a case. Quintessence Int. 2010;41(2):105-7.
- Hattab FN, Yassin OM, al-Nimri KS. Talon cusp in permanent dentition associated with other dental anomalies: review of literature and reports of seven cases. ASDC J Dent Child. 1996;63(5):368-76.
- Segura-Egea JJ, Jiménez-Rubio A, Velasco-Ortega E, Ríos-Santos JV. Talon cusp causing occlusal trauma and acute apical periodontitis: report of a case. Dent Traumatol. 2003;19(1):55-9.
- Llena-Puy MC, Forner-Navarro L. An unusual morphological anomaly in an incisor crown. Anterior dens evaginatus. Med Oral Patol Oral Cir Bucal. 2005;10(11):15-6, 13-5.
